Αρθροσκόπηση Ώμου
Τι είναι η αρθροσκόπηση ώμου;
Η αρθροσκόπηση ώμου είναι μια διαδικασία που χρησιμοποιούμε οι ορθοπεδικοί χειρουργοί για την επιθεώρηση, τη διάγνωση και τη θεραπεία προβλημάτων μέσα σε μια άρθρωση.
Η λέξη αρθροσκόπηση προέρχεται από δύο ελληνικές λέξεις, άρθρωση και σκοπέω. Ο όρος κυριολεκτικά σημαίνει “να κοιτάς μέσα στην άρθρωση” Κατά την αρθροσκόπηση ώμου, εισάγεται μια μικρή κάμερα, που ονομάζεται αρθροσκόπιο, στην άρθρωση του ώμου σας. Η κάμερα εμφανίζει εικόνες σε μια οθόνη και βλέποντας την εικόνα στην οθόνη μπορούμε να καθοδηγήσουμε μικροσκοπικά χειρουργικά εργαλεία.
Τα πλεονεκτήματα της αρθροσκόπησης ώμου
Επειδή το αρθροσκόπιο και τα χειρουργικά όργανα είναι λεπτά, χρησιμοποιήούμε πολύ μικρές τομές, αντί για τις μεγαλύτερες τομές που απαιτούνται για τυπική, ανοιχτή χειρουργική επέμβαση. Αυτό οδηγεί σε λιγότερο πόνο για τους ασθενείς και μειώνει το χρόνο που χρειάζεται για να ανακάμψει και να επιστρέψει στις δραστηριότητες του.
Η αρθροσκόπηση ώμου έχει πραγματοποιηθεί από τη δεκαετία του 1970. Έχει κάνει τη διάγνωση, τη θεραπεία και την ανάρρωση από τη χειρουργική επέμβαση ευκολότερη και γρηγορότερη από ό, τι θεωρήθηκε δυνατό. Βελτιώσεις στην αρθροσκόπηση ώμου εμφανίζονται κάθε χρόνο καθώς αναπτύσσονται νέα εργαλεία και τεχνικές.
Ανατομία
Ο ώμος σας είναι μια πολύπλοκη άρθρωση που έχει το μεγαλύτερο εύρος κίνησης από οποιαδήποτε άλλη άρθρωση στο σώμα σας. Αποτελείται από τρία οστά: το άνω μέρος του βραχίονα , την ωμοπλάτη σας και την κλείδα.
Η κεφαλή του οστού του άνω βραχιονίου σας ακουμπάει σε μια στρογγυλή υποδοχή στην ωμοπλάτη σας. Αυτή η υποδοχή ονομάζεται ωμογλήνη. Ένας ολισθηρός ιστός που ονομάζεται αρθρικός χόνδρος καλύπτει την επιφάνεια της κεφαλής και της ωμογλήνης. Δημιουργεί μια λεία, χωρίς τριβή επιφάνεια που βοηθά τα οστά να γλιστρούν εύκολα μεταξύ τους.
Η ωμογλήνη περικλείεται από ισχυρό ινώδη χόνδρο που ονομάζεται επιχείλιος χόνδρος. Η λειτουργεία του είναι να προσθέτει σταθερότητα στην άρθρωση.
Η άρθρωση περιβάλλεται από ζώνες ιστών που ονομάζονται σύνδεσμοι. Σχηματίζουν μια κάψουλα που ονομάζεται αρθρικός θύλακος που συγκρατεί την άρθρωση. Η κάτω επιφάνεια του αρθρικού θυλάκου είναι επενδεδυμένη με μια λεπτή μεμβράνη που ονομάζεται αρθρικός υμένας. Παράγει αρθρικό υγρό που λιπαίνει την άρθρωση του ώμου.
Στροφικό πέταλο Τέσσερις τένοντες περιβάλλουν τον αθρικό θύλακο του ώμου και βοηθούν να συγκρατείται το οστό του βραχίονα σας κεντραρισμένο στην ωμογλήνη ώμου σας. Αυτό το παχύ υλικό τένοντα ονομάζεται μυοτενόντιο πέταλο. Το μυοτενόντιο πέταλο καλύπτει την κεφαλή του βραχίονα και το συνδέει με την ωμοπλάτη σας.
Μπούρσα. Υπάρχει ένας λιπαντικός σάκος που ονομάζεται μπούρσα μεταξύ των τενόντων του ωμου και του οστού στην κορυφή του ώμου σας (ακρόμιο). Η μπούρσα βοηθάει τους τένοντες του ώμου να γλιστρούν ομαλά όταν μετακινείτε το χέρι σας.
Ενδείξεις για την διενέργεια της αρθροσκόπησης ώμου:
Η αρθροσκόπηση μπορεί να συστηθεί εάν έχετε πόνο στον ώμο που δεν ανταποκρίνεται στην συντηρητική θεραπεία. Η μη χειρουργική θεραπεία περιλαμβάνει ανάπαυση, φυσική θεραπεία και φάρμακα ή ενέσεις που μπορούν να μειώσουν τη φλεγμονή και να επιτρέψουν στους τραυματισμένους ιστούς να επουλωθούν. Η φλεγμονή είναι μια από τις φυσιολογικές αντιδράσεις του σώματός σας σε τραυματισμό ή ασθένεια. Σε μια τραυματισμένη άρθρωση ώμου, η φλεγμονή προκαλεί πρήξιμο, πόνο και δυσκαμψία.
Ο τραυματισμός, η υπερβολική χρήση και η φθορά που σχετίζονται με την ηλικία ευθύνονται για τα περισσότερα προβλήματα στον ώμο. Η αρθροσκόπηση του ώμου μπορεί να ανακουφίσει οδυνηρά συμπτώματα πολλών προβλημάτων που προκαλούν βλάβη στους τένοντες του στροφικού πετάλου, του αρθρικού χόνδρου και άλλων μαλακών ιστών που περιβάλλουν την άρθρωση.
Η αρθροσκόπηση ώμου πραγματοποιείται για την αντιμετώπηση κυρίως των παρακάτω παθήσεων:
–Βλάβες, κακώσεις του αρθρικού χόνδρου
–Δυσκαμψία ώμου (Παγωμένος Ώμος)
-Ασβεστοποιός τενοντίτιδα
–Ρήξη του επιχειλιου χόνδρου / χρόνια αστάθεια
–Παθήσεις του τραυματισμού της μακράς κεφαλής του δικέφαλου μυός
Μετά το χειρουργείο αρθροσκόπησης ώμου
Η ανάρρωση από αρθροσκόπηση είναι ταχύτερη από την ανάκαμψη από ανοιχτή χειρουργική επέμβαση, Ο χρόνος αποκατάστασης εξαρτάται απο το είδος της επέμβασης, για περισσότερες πληροφορίες επικοινωνήστε μαζί μας.
Ποιο είναι το κόστος της αρθροσκόπησης ώμου
Το κόστος για μια αρθροσκόπηση ώμου ειναι αρκετα χαμηλό για περισσότερες πληροφορίες επικοινωνήστε μαζί μας.
Κατά τις τελευταίες 3 δεκαετίες, η αρθροσκόπηση άλλαξε δραματικά την προσέγγιση του ορθοπεδικού χειρουργού στη διάγνωση και τη θεραπεία μιας ποικιλίας αρθρώσεων στις αρθρώσεις. Ένας υψηλός βαθμός κλινικής ακρίβειας, σε συνδυασμό με χαμηλή νοσηρότητα, έχει ενθαρρύνει τη χρήση της αρθροσκόπησης για να βοηθήσει στη διάγνωση, να προσδιορίσει την πρόγνωση και συχνά να παρέχει θεραπεία. Οι αρθροσκοπικές διαδικασίες θα πρέπει να χρησιμεύουν ως συμπληρωματικά και όχι ως υποκατάστατα για ενδελεχή κλινική αξιολόγηση. η αρθροσκόπηση δεν είναι υποκατάστατο των κλινικών δεξιοτήτων.
Προοδευτικές βελτιώσεις στα συστήματα φακών των αρθροσκοπίων και των οπτικών ινών, στη μικρογραφία και στα βοηθητικά χειρουργικά εργαλεία έχουν καταστήσει δυνατές προηγμένες λειτουργικές αρθροσκοπικές τεχνικές για σχεδόν κάθε άρθρωση στο σώμα, συμπεριλαμβανομένων των γόνατων, του ώμου, του ισχίου, του αστραγάλου, του αγκώνα, του καρπού και χειροπόδαρα. Ακόμη και οι νωτιαίες διαδικασίες γίνονται όλο και περισσότερο με ενδοσκοπικές τεχνικές. Αν και πολλές αρθροσκοπικές διαδικασίες έχουν αποδειχθεί ανώτερες από τις προηγούμενες ανοιχτές τεχνικές, τα χειρουργικά αποτελέσματα δεν πρέπει να θυσιάζονται για να επεκταθούν οι ενδείξεις για αρθροσκοπικές επεμβάσεις.
ΟΡΓΑΝΑ ΚΑΙ ΕΞΟΠΛΙΣΜΟΣ
Αρθροσκόπιο
Ένα αρθροσκόπιο είναι ένα οπτικό όργανο. Έχουν χρησιμοποιηθεί τρία βασικά οπτικά συστήματα σε άκαμπτα αρθροσκόπια: (1) το κλασικό σύστημα λεπτού φακού, (2) το σύστημα φακών ράβδου που σχεδιάστηκε από τον καθηγητή Hopkins του Redding, Αγγλία και (3) το σύστημα φακών βαθμολογημένου δείκτη (GRIN). Η τεχνολογία Fiberoptic, η χρήση μεγεθυντικών φακών και οι ψηφιακές οθόνες επέτρεψαν την πρόοδο στο σχεδιασμό του αρθροσκοπίου. Τα νεότερα αρθροσκόπια προσφέρουν αυξημένο οπτικό πεδίο με μικρότερες διαμέτρους πεδίου, καλύτερο βάθος πεδίου με βελτιωμένη οπτική και καλύτερη ροή μέσω του θηκαριού.
Ορισμένα χαρακτηριστικά καθορίζουν τα οπτικά χαρακτηριστικά ενός αρθροσκοπίου. Το πιο σημαντικό είναι η διάμετρος, η γωνία κλίσης και το οπτικό πεδίο. Η γωνία κλίσης, η οποία είναι η γωνία μεταξύ του άξονα του αρθροσκοπίου και μιας γραμμής κάθετης προς την επιφάνεια του φακού, κυμαίνεται από 0 έως 120 μοίρες. Τα αρθροσκόπια 25 και 30 μοιρών χρησιμοποιούνται πιο συχνά. Τα αρθροσκόπια 70 και 90 μοιρών είναι χρήσιμα για την προβολή γύρω από τις γωνίες, όπως τα οπίσθια διαμερίσματα του γόνατος μέσω της ενδοκυτταρικής εγκοπής, αλλά έχουν το μειονέκτημα ότι ο προσανατολισμός από τον παρατηρητή είναι αρκετά δύσκολος.
Το οπτικό πεδίο αναφέρεται στη γωνία θέασης που περιλαμβάνεται στον φακό και ποικίλλει ανάλογα με τον τύπο του αρθροσκοπίου. Το εύρος 1,9 mm έχει οπτικό πεδίο 65 μοιρών. το εύρος 2,7 mm, οπτικό πεδίο 90 μοιρών · και το εύρος 4,0 mm, οπτικό πεδίο 115 μοιρών. Οι ευρύτερες γωνίες θέασης καθιστούν τον προσανατολισμό του παρατηρητή πολύ πιο εύκολο. Η περιστροφή των αρθροσκοπίων εμπρόσθιας πλάγιας όψης (25 και 30 μοιρών) επιτρέπει να παρατηρηθεί πολύ μεγαλύτερη περιοχή της άρθρωσης . Η περιστροφή των αρθροσκοπίων 70 και 90 μοιρών παράγει ένα εξαιρετικά μεγάλο οπτικό πεδίο αλλά μπορεί να δημιουργήσει μια κεντρική περιοχή τυφλού ακριβώς μπροστά από το πεδίο.
Τέλος, τα αρθροσκόπια διαφέρουν σε διάμετρο από 1,7 έως 7 mm. Το 4 mm είναι το πιο κοινό μέγεθος. Τα μικρότερα εύρη 1,9 και 2,7 mm είναι χρήσιμα για τις μικρότερες και πιο σφιχτές αρθρώσεις, όπως ο καρπός και ο αστράγαλος, αντίστοιχα. Μικρά διαμέτρου, εύκαμπτα «κατευθυνόμενα» αρθροσκόπια έχουν αναπτυχθεί για χρήση σε μικρότερους, λιγότερο προσβάσιμους χώρους, καθώς και για διαγνωστικές διαδικασίες που εκτελούνται στο γραφείο με τοπική αναισθησία, αλλά η ποιότητα της εικόνας και του οπτικού πεδίου που παρέχονται από αυτά τα όργανα χρειάζονται βελτίωση.
Διατίθενται δύο αρθροσκοπικά σχέδια οργάνων, ένα για προβολή και ένα για λειτουργία. Το λειτουργικό αρθροσκόπιο, που αναπτύχθηκε από την O’Connor, επιτρέπει την άμεση προβολή, με ένα κανάλι για την τοποθέτηση λειτουργικών οργάνων σύμφωνα με το αρθροσκόπιο. Τα πλεονεκτήματα αυτού του συστήματος είναι ότι η άκρη του οργάνου βρίσκεται απευθείας στο οπτικό πεδίο και απαιτείται μόνο μία πύλη για τη διέλευση δύο οργάνων. Επειδή απαιτεί θήκη μεγάλης διαμέτρου (7,5 mm), δεν είναι πρακτικό για μικρότερες αρθρώσεις. Η ανάπτυξη τεχνικών τριγωνισμού μέσω του αρθροσκοπίου παρακολούθησης έχει μειώσει το λειτουργικό αρθροσκόπιο σε μια ιστορική περιέργεια.
Τέλος, τα αρθροσκόπια διαφέρουν σε διάμετρο από 1,7 έως 7 mm. Το 4 mm είναι το πιο κοινό μέγεθος. Τα μικρότερα εύρη 1,9 και 2,7 mm είναι χρήσιμα για τις μικρότερες και πιο σφιχτές αρθρώσεις, όπως ο καρπός και ο αστράγαλος, αντίστοιχα. Μικρά διαμέτρου, εύκαμπτα «κατευθυνόμενα» αρθροσκόπια έχουν αναπτυχθεί για χρήση σε μικρότερους, λιγότερο προσβάσιμους χώρους, καθώς και για διαγνωστικές διαδικασίες που εκτελούνται στο γραφείο με τοπική αναισθησία, αλλά η ποιότητα της εικόνας και του οπτικού πεδίου που παρέχονται από αυτά τα όργανα χρειάζονται βελτίωση.
Διατίθενται δύο αρθροσκοπικά σχέδια οργάνων, ένα για προβολή και ένα για λειτουργία. Το λειτουργικό αρθροσκόπιο, που αναπτύχθηκε από την O’Connor, επιτρέπει την άμεση προβολή, με ένα κανάλι για την τοποθέτηση λειτουργικών οργάνων σύμφωνα με το αρθροσκόπιο. Τα πλεονεκτήματα αυτού του συστήματος είναι ότι η άκρη του οργάνου βρίσκεται απευθείας στο οπτικό πεδίο και απαιτείται μόνο μία πύλη για τη διέλευση δύο οργάνων. Επειδή απαιτεί θήκη μεγάλης διαμέτρου (7,5 mm), δεν είναι πρακτικό για μικρότερες αρθρώσεις. Η ανάπτυξη τεχνικών τριγωνισμού μέσω του αρθροσκοπίου παρακολούθησης έχει μειώσει το λειτουργικό αρθροσκόπιο σε μια ιστορική περιέργεια.
Πηγές φωτός οπτικών ινών
Οι αρχικές πηγές φωτός αποτελούνταν από λαμπτήρες πυρακτώσεως 150 watt. Αυτά ήταν επαρκή για άμεση προβολή μέσω του αρθροσκοπίου, αλλά η εισαγωγή τηλεοπτικών συστημάτων στην αρθροσκόπηση απαιτούσε περισσότερη ένταση φωτός. Για να καλυφθεί αυτή η ζήτηση, αναπτύχθηκαν πηγές φωτός βολφραμίου, αλογόνου και ξένου που παράγουν 300 έως 350 watts.
Η ανάπτυξη οπτικών ινών εξάλειψε επίσης πολλά προβλήματα που σχετίζονται με παλαιότερες μεθόδους. Το καλώδιο οπτικών ινών αποτελείται από μια δέσμη από ειδικά παρασκευασμένες ίνες γυαλιού εγκλωβισμένες σε προστατευτικό περίβλημα. Το ένα άκρο της δέσμης ή του καλωδίου συνδέεται με μια πηγή φωτός που είναι απομακρυσμένη από το πεδίο λειτουργίας και συνήθως έχει την ικανότητα για παραγωγή χαμηλής και υψηλής έντασης. το άλλο άκρο συνδέεται με το αρθροσκόπιο, το οποίο περιβάλλεται από ινώδη οπτικά ινίδια.
Οι ίνες γυαλιού είναι εύθραυστες και τα καλώδια πρέπει να χειρίζονται προσεκτικά. Κάμψη τους, πτύχωση σφιχτά ή τοποθέτηση βαρέων οργάνων τείνει να σπάσει τις ίνες και να μειώσει την ένταση και την ποιότητα της μετάδοσης φωτός. Το μήκος του καλωδίου επηρεάζει επίσης τη μετάδοση φωτός επειδή 8 ίντσες του εκπεμπόμενου φωτός χάνεται για κάθε πόδι του καλωδίου. Στα νεότερα συστήματα, η ικανότητα μεταφοράς φωτός έχει αυξηθεί και το πρόβλημα της ρήξης των οπτικών ινών έχει εξαλειφθεί με υγρούς (γλυκερίνη) οδηγούς φωτός.
Τηλεοπτικές κάμερες
Οι McGinty και Johnson ήταν από τους πρώτους που εισήγαγαν τηλεοπτική κάμερα στο σύστημα αρθροσκόπησης. Τα πλεονεκτήματα αυτής της προσθήκης περιελάμβαναν μια πιο άνετη θέση λειτουργίας για τον χειρουργό, την αποφυγή μόλυνσης του χειρουργικού πεδίου από το πρόσωπο του χειρουργού και τη συμμετοχή της υπόλοιπης χειρουργικής ομάδας στη διαδικασία. Οι πρώτες κάμερες ήταν ογκώδεις και άβολες, αλλά έχουν αναπτυχθεί μικρές κάμερες στερεάς κατάστασης που μπορούν να αποστειρωθούν είτε με αέριο είτε με εμποτισμό Cidex και να συνδεθούν απευθείας στο αρθροσκόπιο. Σε αυτά τα συστήματα κάμερας, βελτιώσεις στο τσιπ και στα ηλεκτρονικά κυκλώματα επέτρεψαν μειώσεις στο μέγεθος και καλύτερη ανάλυση. Πρόσθετες δυνατότητες είναι διαθέσιμες, συμπεριλαμβανομένων των χειριστηρίων στην πηγή φωτός και στις συσκευές εγγραφής.
Διατίθενται ειδικά συστήματα βίντεο που εξαλείφουν τον προσοφθάλμιο φακό και συνδέουν απευθείας την κάμερα με το σύστημα αρθροσκοπικών φακών. Τέτοια συστήματα εξαλείφουν το πρόβλημα ομίχλης που μπορεί να προκύψει όταν συλλέγεται υγρασία μεταξύ του αρθροσκοπίου και της κάμερας στον προσαρμογέα C-mount. Οι θύρες αναρρόφησης έχουν προστεθεί στον προσαρμογέα C-mount για να καθαρίσετε τους υδρατμούς. Ο προσαρμογέας C-mount επιτρέπει την ταχεία εναλλαγή αρθροσκοπίων με διαφορετικές κλίσεις φακών. Αυτό είναι ένα πλεονέκτημα που δεν μοιράζονται τα αρθροσκόπια ειδικά για βίντεο. Αναπτύσσονται επίσης αρθροσκοπικά συστήματα «χωρίς καλώδια» στα οποία το σήμα βίντεο μεταδίδεται στην οθόνη από ένα αρθροσκόπιο που περιέχει τη δική του μικροσκοπική πηγή φωτός. Οι κάμερες που χρησιμοποιούν τεχνολογία τριών τσιπ επιτρέπουν ακόμη μεγαλύτερη ανάλυση χρώματος και η ψηφιοποίηση του σήματος βίντεο έχει οδηγήσει σε βελτιώσεις στην απεικόνιση υψηλής ποιότητας.
Αξεσουάρ Όργανα
Το βασικό κιτ οργάνων αποτελείται από τα ακόλουθα: αρθροσκόπια, 30 μοίρες και 70 μοίρες. καθετήρας; ψαλίδια; λαβίδα καλαθιού; πιάσιμο λαβίδας αρθροσκοπικά μαχαίρια; μηχανή κοπής και ξυριστική μηχανή μηνίσκου. όργανα ηλεκτροχειρουργικής, λέιζερ και ραδιοσυχνότητας. και διάφορος εξοπλισμός. Αυτά τα όργανα χρησιμοποιούνται για την εκτέλεση των πιο συνηθισμένων αρθροσκοπικών χειρουργικών επεμβάσεων. Πρόσθετα όργανα είναι διαθέσιμα και χρησιμοποιούνται περιστασιακά σε ειδικές περιστάσεις. Επίσης, έχει αναπτυχθεί συγκεκριμένη διαδικασία για την ανοικοδόμηση του συνδέσμου, την επισκευή του μηνίσκου, τη μεταμόσχευση οστεοχονδρίων, την αρθροσκόπηση ισχίου και την αρθροσκόπηση μικρών αρθρώσεων, μεταξύ άλλων. Κάθε χειρουργός έχει προσωπικές προτιμήσεις σχετικά με τον τύπο, το σχεδιασμό και τον κατασκευαστή κάθε οργάνου.
Ψαλίδια
Το αρθροσκοπικό ψαλίδι έχει διάμετρο 3 έως 4 mm και διατίθεται σε μικρά και μεγάλα μεγέθη. Οι σιαγόνες του ψαλιδιού μπορεί να είναι ίσιες ή αγκιστρωμένες (Εικ. 47-4). Τα αγκιστρωμένα ψαλίδια προτιμώνται επειδή η διαμόρφωση των σιαγόνων τείνει να αγκιστρώνει τον ιστό και να τον τραβά μεταξύ των κοπτικών άκρων του ψαλιδιού, αντί να ωθεί το υλικό μακριά από τις σιαγόνες, το οποίο μπορεί να συμβεί με το ευθύ ψαλίδι. Τα προαιρετικά σχέδια αξεσουάρ ψαλιδιού περιλαμβάνουν δεξί και αριστερό καμπυλωτό ψαλίδι και ψαλίδι κοπής υπό γωνία. Η διαφορά μεταξύ αυτών των δύο σχεδίων βασίζεται στη θέση της γωνίας. Το στέλεχος του καμπύλου ψαλιδιού είναι απαλά καμπυλωμένο για να προσαρμόζει τη θέση δεξιά και αριστερά, ενώ το γωνιακό ψαλίδι, συνήθως με περιστρεφόμενο τύπο μηχανισμού σιαγόνας, κόβεται πραγματικά υπό γωνία προς τον άξονα του ψαλιδιού. Αυτά τα σχέδια αξεσουάρ είναι χρήσιμα για την αποσύνδεση των δυσπρόσιτων μηνίσκων.
Λαβίδα καλαθιού
Η λαβίδα βιοψίας καλαθιού ή διάτρησης είναι ένα από τα πιο συχνά χρησιμοποιούμενα χειρουργικά αρθροσκοπικά όργανα (βλέπε Εικ. 47-4). Η τυπική λαβίδα καλαθιού έχει μια ανοιχτή βάση που επιτρέπει σε κάθε γροθιά ή δάγκωμα ιστού να πέφτει ελεύθερα μέσα στον σύνδεσμο και δεν απαιτεί το όργανο να αφαιρεθεί από την άρθρωση και να καθαριστεί με κάθε δάγκωμα. Μικρά θραύσματα ιστού που πέφτουν ελεύθερα μέσα στον σύνδεσμο μέσω της διάτρησης ανοιχτού δαπέδου ή λαβίδας καλαθιού μπορούν να ποτιστούν ή να αφαιρεθούν στη συνέχεια από την άρθρωση με αναρρόφηση. Αυτό το όργανο διατίθεται σε μεγέθη 3 έως 5 mm με ίσιο ή καμπύλο άξονα. Είναι χρήσιμο στην περικοπή του περιφερικού χείλους του μηνίσκου, ή μπορεί να χρησιμοποιηθεί αντί για ψαλίδι για την κοπή του μηνίσκου ή άλλου ιστού. Ευρύ, καλάθια χαμηλού προφίλ είναι εξαιρετικό για την ανδρική εργασία. Η διαμόρφωση των σιαγόνων των λαβίδων καλαθιού μπορεί να είναι ευθεία ή αγκιστρωμένη. πάλι, προτιμάται η αγκιστρωμένη διαμόρφωση. Τα καλάθια διατίθενται σε ποικιλία γωνιών, συμπεριλαμβανομένων των 30, 45 και 90 μοιρών, οι οποίες είναι ιδιαίτερα χρήσιμες για το κόψιμο των πρόσθων τμημάτων του μηνίσκου. Διατίθενται επίσης σε καμπύλες 15-μοιρών και άνω-δαγκώνοντας καμπύλες για να διευκολύνουν την περιπλάνηση του μηριαίου κονδύλου κατά την εκτομή του οπίσθιου μηνίσκου. Όπως και με άλλα αρθροσκοπικά όργανα, η σωστή τεχνική είναι να κάνετε μικρά τσιμπήματα για να αποφύγετε την υπερβολική πίεση στις αρθρώσεις και τους πείρους του οργάνου και να αποτρέψετε τη συχνή θραύση.
Οι αρθρωτές, σιαγόνες αναρρόφησης είναι διαθέσιμες για να δαγκώσουν καθαρά μικρά κομμάτια μηνίσκου ή άλλων μικρών ιστών και να τα αναρροφήσουν από την άρθρωση μέσω ενός καναλιού στον άξονα της διάτρησης. Αυτό αποτρέπει τα θραύσματα ιστού να επιπλέουν στην άρθρωση και να εμποδίζουν την όραση και εξασφαλίζουν την αφαίρεση όλων των ελεύθερων θραυσμάτων από την άρθρωση. Αυτό το όργανο, ωστόσο, συχνά είναι πολύ μεγάλο για να φτάσει σε στενές οπίσθιες περιοχές.
Λαβίδα λαβής
Η λαβίδα σύλληψης (βλ. Εικ. 47-4) είναι χρήσιμη για την ανάκτηση υλικού από την άρθρωση, όπως χαλαρά σώματα ή αρθρώσεις, ή για την τοποθέτηση των μηνίσκων και άλλων ιστών υπό ένταση κατά την κοπή με ένα δεύτερο όργανο. Οι περισσότερες λαβίδες σύλληψης έχουν κάποιο είδος κλεισίματος καστάνιας στη λαβή για να ασφαλίζουν τον ιστό μέσα στις σιαγόνες. Οι σιαγόνες των λαβών σύλληψης μπορεί να είναι μονόπλευρης ή διπλής δράσης και μπορεί να έχουν τακτικά οδοντωτά αλληλοσυγκολλητικά δόντια ή ένα ή δύο αιχμηρά δόντια για καλύτερη προστασία του πιασμένου ιστού. Οι λαβίδες διπλής δράσης, οι δύο σιαγόνες της οποίας είναι ανοιχτές, προτιμώνται ιδιαίτερα για τη στερέωση ενός οστεοκαρταγούς χαλαρού σώματος επειδή οι τύποι μιας δράσης συχνά επιτρέπουν την ολίσθηση μεταξύ των σιαγόνων.
Λεπίδες μαχαιριού
Τα περισσότερα αρθροσκοπικά μαχαίρια που χρησιμοποιούνται σήμερα είναι μίας χρήσης όργανα μιας χρήσης. Διατίθεται μια ποικιλία σχεδίων λεπίδων μιας χρήσης: γάντζοι ή οπισθοδρομικές λεπίδες. κανονικές λεπίδες κοπής, ευθείες και καμπύλες. και λεπίδες κοπής τύπου Smillie. Οι μαγνητικές ιδιότητες είναι επίσης χρήσιμες για την ανάκτηση της λεπίδας εάν είναι κατά λάθος σπασμένη μέσα στην άρθρωση. Αυτές οι λεπίδες πρέπει να εισάγονται μέσω θηκών σωληνίσκου ή να περικλείονται μέσα σε μηχανισμό ανασυρόμενης θήκης, έτσι ώστε το τμήμα κοπής της λεπίδας να εκτίθεται μόνο όταν εισέρχεται στο πεδίο της αρθροσκοπικής όρασης, όχι καθώς εισέρχεται μέσω της πύλης εισόδου.
Μηχανοκίνητα συστήματα ξυρίσματος
Τα μηχανοκίνητα συστήματα ξυρίσματος είναι βασικά παρόμοιου σχεδιασμού, αποτελούμενα από ένα εξωτερικό, κοίλο περίβλημα και ένα εσωτερικό, κοίλο περιστρεφόμενο σωληνίσκο με αντίστοιχα παράθυρα (Εικ. 47-5). Το παράθυρο του εσωτερικού περιβλήματος λειτουργεί ως κυλινδρική λεπίδα με δύο άκρες που περιστρέφεται μέσα στον εξωτερικό κοίλο σωλήνα. Η αναρρόφηση μέσω του κυλίνδρου φέρνει τα θραύσματα μαλακού ιστού στο παράθυρο και καθώς περιστρέφεται η λεπίδα, τα θραύσματα ακρωτηριάζονται, απορροφούνται προς τα έξω και συλλέγονται σε παγίδα αναρρόφησης. Έχουν αναπτυχθεί πολλές συμβουλές κοπής για συγκεκριμένες καταστάσεις και λειτουργίες. Η διάμετρος του άκρου κοπής είναι συνήθως 3 έως 5,5 mm και πολλά από τα άκρα έχουν μεταβλητά μεγέθη που επιτρέπουν την πρόσβαση σε μικρότερες ή σφιχτές αρθρώσεις. Ειδικές λεπίδες έχουν σχεδιαστεί για κοπή ή κοπή μηνίσκων, για αρθρική εκτομή και για ξύρισμα αρθρικού χόνδρου. Έχουν σχεδιαστεί ειδικά γρέζια και τριβείς για αρθροσκοπική ακρομυοπλαστική και ανασυγκρότηση πρόσθιου συνδέσμου. Τα περισσότερα συστήματα χρησιμοποιούν ένα πεντάλ ποδιού για τον έλεγχο του κινητήρα και επιτρέπουν περιστροφή δεξιόστροφα και αριστερόστροφα. Ορισμένα συστήματα διαθέτουν χειριστήρια χειρός και εναλλακτικά αυτόματα οδηγίες. Η αναστροφή της περιστροφής της λεπίδας κοπής περιοδικά συχνά βελτιώνει την απόδοση κοπής και ελαχιστοποιεί το φράξιμο με τα συντρίμμια. Οι μηχανοκίνητες ξυριστικές μηχανές έχουν αναπτυχθεί για μικρές αρθρώσεις με ξυριστική μηχανή και γείσο 2 mm. Τα περισσότερα συστήματα διαθέτουν τόσο επαναχρησιμοποιήσιμες λεπίδες όσο και λεπίδες μιας χρήσης. Οι κάνουλες πρέπει να χρησιμοποιούνται για τη διέλευση αυτών των οργάνων στον σύνδεσμο για την ελαχιστοποίηση της βλάβης στις επιφάνειες του αρθρικού χόνδρου και των παρεμβαλλόμενων μαλακών ιστών.
Όταν χρησιμοποιούνται μηχανοκίνητες ξυριστικές μηχανές, πρέπει να ληφθεί μέριμνα για να αποφευχθεί η «υπερφόρτωση». Αυτό συμβαίνει όταν η εκροή μέσω της ξυριστικής μηχανής υπερβαίνει την εισροή του διαλύματος άρδευσης και η αναταραχή από την αναρρόφηση δημιουργεί φυσαλίδες στην άρθρωση. Για να αποφευχθεί αυτό, η ένταση της αναρρόφησης μπορεί να μειωθεί, ο ρυθμός εισροής μπορεί να αυξηθεί ή το παράθυρο του εργαλείου κοπής μπορεί να είναι κλειστό για να επιτρέψει στην εισροή να εκπέμψει ξανά την άρθρωση. Όταν το κόψιμο συνεχίζεται, διατηρώντας το παράθυρο γεμάτο με το ξύρισμα, ελαχιστοποιείται η πιθανότητα υπερφόρτωσης.
Ενώ χρησιμοποιείται η μηχανοκίνητη ξυριστική μηχανή, η εκροή από το αρθροσκόπιο πρέπει να είναι κλειστή, όχι μόνο για να ελαχιστοποιηθεί η πιθανότητα υπερφόρτωσης, αλλά και για να αποφευχθεί η ακούσια αναρρόφηση δυνητικά μολυσμένων υγρών άρδευσης πίσω από την άρθρωση. Τέλος, το άκρο κοπής πρέπει να βρίσκεται πάντα εντός του οπτικού πεδίου και η θέση του παραθύρου πρέπει να βρίσκεται πριν ενεργοποιηθεί η περιστροφική κίνηση της λεπίδας.
Όργανα Ηλεκτροχειρουργικής, Λέιζερ και Ραδιοσυχνοτήτων
Η ηλεκτροκαυτηρίαση έχει χρησιμοποιηθεί ως αρθροσκοπικό εργαλείο κοπής και αιμόστασης. Οι πρώτες αναφορές έδειξαν ότι τα ηλεκτροχειρουργικά μαχαίρια που χρησιμοποιήθηκαν για την μηνισκεκτομή οδήγησαν σε λιγότερο μετεγχειρητικό πόνο και συλλογή από ό, τι με τις συνήθεις μηχανικές τεχνικές. Αργότερα οι ερευνητές διαπίστωσαν ότι η ηλεκτροκαυτηρίαση ήταν αργή για την μηνισκεκτομή και σε ορισμένες περιπτώσεις είχε ως αποτέλεσμα σημαντικό τραυματισμό στον υπόλοιπο μηνίσιο ιστό. Σήμερα, η ηλεκτροκαυτηρίαση χρησιμοποιείται κυρίως για την απόκτηση αιμόστασης μετά από αρθροσκοπική συνανοκτομή και υποακρομιακή αποσυμπίεση. Έχει επίσης χρησιμοποιηθεί για κοπή και αιμόσταση σε πλευρική αμφιβληστροειδή απελευθέρωση για κακή ευθυγράμμιση της επιγονατίδας.
Τα πρώιμα συστήματα απαιτούσαν ένα μη ηλεκτρολυτικό διάλυμα, το οποίο απαιτούσε εκκένωση του γόνατος φυσιολογικού ορού ή γαλακτώδους διαλύματος Ringer. Η ένωση θα μπορούσε τότε να αποσταχθεί με απεσταγμένο νερό, ένα μέσο αερίου διοξειδίου του άνθρακα ή γλυκίνη. Τα νεότερα, επικαλυμμένα άκρα λειτουργούν τόσο σε φυσιολογικό ορό όσο και σε γαλακτικό διάλυμα Ringer.
Ο ρόλος της οργάνωσης λέιζερ στις αρθροσκοπικές διαδικασίες παραμένει ασαφής. Τα τρέχοντα συστήματα περιλαμβάνουν το σύστημα λέιζερ CO2, το λέιζερ υττρίου-αλουμινίου-γρανάτης (YAG) και το λέιζερ excimer. Το λέιζερ CO2 απαιτεί μέσο CO2 στην άρθρωση. Το λέιζερ holmium / neodymium: YAG και το excimer laser μπορούν να λειτουργήσουν σε ρευστό περιβάλλον όπως αλατούχο. Το excimer laser είναι ένα παλμικό λέιζερ που εκπέμπει φως υψηλής ενέργειας στην περιοχή υπεριώδους ακτινοβολίας. Η κοπή του είναι εξαιρετικά ακριβής με ελάχιστη θερμική βλάβη στους γύρω ιστούς. Αυτές οι πιο πρόσφατες συσκευές κόβουν με μεγαλύτερη ακρίβεια και προσφέρουν υψηλότερη ενέργεια, αλλά το κόστος τους εξακολουθεί να είναι μειονέκτημα.
Αν και το λέιζερ μπορεί να μην αντικαταστήσει τα τρέχοντα μηχανοκίνητα όργανα για μηνισκεκτομή, η έρευνα συνεχίζεται για τη χρήση του στη θεραπεία βλαβών του αρθρικού χόνδρου. Κάποιες πρώιμες εργασίες δείχνουν ότι η διέγερση χαμηλής ισχύος μπορεί να προάγει την κυτταρική δραστηριότητα και τον πολλαπλασιασμό, αλλά μακροχρόνιες κλινικές δοκιμές δεν είναι ακόμη διαθέσιμες. Ορισμένα στοιχεία υποδηλώνουν ότι η χρήση λέιζερ μπορεί να προκαλέσει οστικές βλάβες, διαδίδοντας έτσι περαιτέρω ζημιά στην άρθρωση. Οι Bonutti et al. περιέγραψε 19 ασθενείς που είχαν οστεονέκρωση του γόνατος μετά από αρθροσκόπηση με σχετικό λέιζερ (έξι ασθενείς), ραδιοσυχνότητα (10 ασθενείς) ή χειρουργική επέμβαση μικροπαγμάτων (τρεις ασθενείς). Η θερμική κάψουλα με υποβοηθούμενη με λέιζερ έχει χρησιμοποιηθεί για τη θεραπεία της πολλαπλής κατεύθυνσης αστάθειας ώμου, με διαφορετικά αποτελέσματα. Ο Σύνδεσμος Αρθροσκόπησης της Βόρειας Αμερικής αναγνωρίζει τα λέιζερ ως εναλλακτική λύση στις μηχανικές αρθροσκοπικές τεχνικές, αλλά σημειώνει την έλλειψη αποδεδειγμένων πλεονεκτημάτων της τεχνικής λέιζερ σε σχέση με άλλες τεχνικές, παρόλο που η σχέση κόστους-αποτελεσματικότητας μπορεί να ληφθεί υπόψη.
Τα συστήματα ραδιοσυχνοτήτων έχουν αναφερθεί ότι παράγουν θερμική ενέργεια παρόμοια με αυτήν των λέιζερ με πολύ μικρότερο κόστος. Όπως τα συστήματα λέιζερ, χρησιμοποιούνται για την αφαίρεση των ιστών (ειδικά της μηνισκεκτομής), την ηλεκτροκαυτηρίαση και τη συρρίκνωση της κάψουλας (συχνότερα στον ώμο). Οι δύο διαθέσιμοι τύποι είναι μονοπολικοί και διπολικοί. Οι μονοπολικές συσκευές χρησιμοποιούν ένα γείωμα και αντλούν ενέργεια μέσω του σώματος. με διπολικές συσκευές, η ενέργεια μεταφέρεται μεταξύ των ηλεκτροδίων στο σημείο της θεραπείας. Οι τρέχουσες διαμάχες περιλαμβάνουν το βάθος της διείσδυσης των ιστών, την ποσότητα του κυτταρικού θανάτου και την ικανότητα των συσκευών να παρακολουθούν και να ελέγχουν τη θερμοκρασία. Το εύρος θερμοκρασίας για την επίτευξη λειτουργικής συρρίκνωσης είναι στενό: κάτω από 60 ° C, λίγο εάν υπάρξει συρρίκνωση και πάνω από 75 ° C, εμφανίζεται θερμική νέκρωση. Ωστόσο, ο νευρικός τραυματισμός μπορεί να συμβεί σε θερμοκρασίες τόσο χαμηλές όσο 45 ° C. Οι αναφερόμενες επιπλοκές της αφαίρεσης μηνίσκου ραδιοσυχνοτήτων περιλαμβάνουν βλάβη στον αρθρικό χόνδρο, οστεονέκρωση και βλάβη που προκαλείται από το ποτιστικό.
Εμφυτεύματα
Μια ποικιλία εμφυτευμάτων, τόσο μέταλλο όσο και βιοαποικοδομήσιμα, έχουν αναπτυχθεί για χρήση σε αρθροσκοπικές διαδικασίες, συμπεριλαμβανομένων αγκυρων ράμματος, συσκευών επισκευής μηνίσκου και συσκευών στερέωσης τένοντα και συνδέσμων και επισκευή αρθρικού χόνδρου.
Οι αγκύρες ραμμάτων χρησιμοποιούνται για την προσάρτηση συνδέσμων και τενόντων στα οστά χωρίς την ανάγκη δημιουργίας οστικής σήραγγας για τη διέλευση ραφών (Πίνακες 47-1 και 47-2). Αντ ‘αυτού, τα ράμματα περνούν μέσω μιας οπής στην άγκυρα ράμματος, η οποία εισάγεται στο οστό. Σύμφωνα με τον Barber και τον Richards, τα επιθυμητά χαρακτηριστικά μιας αγκύρωσης ράμματος είναι ότι πρέπει να στερεώσει το ράμμα στο οστό, να μην τραβήξει έξω από το οστό, να επιτρέψει μια εύκολη χειρουργική τεχνική (την ικανότητα δέσμευσης ενός αρθροσκοπικού κουμπιού) και να μην προκαλεί μακρά- προβλήματα όρου? Άλλα επιθυμητά χαρακτηριστικά περιλαμβάνουν τη βιοσυμβατότητα, την επαρκή αντοχή, την εύκολη εισαγωγή και την ικανότητα πρόωρης αποκατάστασης. Τα άγκυρα ραψίματος χρησιμοποιούνται συχνότερα για αρθροσκοπικές διαδικασίες γύρω από τον ώμο.
Διάφορος εξοπλισμός
Απαιτείται ποικιλία θηκαριών και τροκάρ για αρθροσκοπική χειρουργική επέμβαση και πρέπει να φιλοξενούν το αρθροσκόπιο και τον βοηθητικό εξοπλισμό που χρησιμοποιείται. Όταν είναι δυνατόν, θα πρέπει να τοποθετούνται αιχμηρά όργανα μέσω θηκών για την προστασία των μαλακών ιστών των πυλών του δέρματος. Τα μηχανοκίνητα όργανα μπορούν να χρησιμοποιηθούν με ή χωρίς θήκη. Η αρχική διάτρηση μέσω του καψικού και αρθρικού ιστού μπορεί να γίνει με λεπίδα Νο. 11 και αμβλύ τροκάρ ή με αιχμηρό τροκάρ που περνά προσεκτικά μέσα από το κατάλληλο περίβλημα οργάνου. Ορισμένα συστήματα επιτρέπουν την ανταλλαγή σωληνίσκων για συστήματα εισροής, αρθροσκοπίου και μηχανοκίνητης ξυριστικής μηχανής. Οι πλαστικοί σωληνίσκοι μιας χρήσης με σφραγισμένα άκρα μειώνουν την εξαγγείωση υγρών.
Καθώς οι διαδικασίες αρθροσκοπικής χειρουργικής έχουν προχωρήσει σε περισσότερες αρθρώσεις, έχουν αναπτυχθεί πρόσθετα όργανα. Τα “sticking switching” είναι απλές ράβδοι τοποθετημένες μέσω του σωληνίσκου για τη συντήρηση της πύλης ενώ ο σωληνίσκος ανταλλάσσεται με ένα μεγαλύτερο ή μικρότερο. Η ράβδος Wissinger σχεδιάστηκε για να βοηθήσει στη δημιουργία μιας πύλης στην αντίθετη πλευρά ενός συνδέσμου από μια πύλη που είχε ήδη δημιουργηθεί. Οι συσκευές έλξης έχουν αναπτυχθεί για χρήση στην αρθροσκόπηση ώμου και αγκώνα και ο Guhl σχεδίασε μια συσκευή απόσπασης της προσοχής για να εφαρμόσει έλξη στον αστράγαλο για καλύτερη έκθεση (βλ. Κεφάλαιο 48). Υπήρξε επίσης μια έκρηξη συγκεκριμένων διαδικασιών, πολλά από τα οποία περιγράφονται στις σχετικές λειτουργικές ενότητες στα Κεφάλαια 48 και 49.
Φροντίδα και αποστείρωση οργάνων
Επειδή τα περισσότερα αρθροσκόπια και καλώδια οπτικών ινών δεν θα ανεχθούν τον αυτόκλειστο ατμού, η καλύτερη μέθοδος αποστείρωσης είναι με αέριο (οξείδιο του αιθυλενίου) ή με διαδικασία αποστείρωσης χαμηλής θερμοκρασίας (Steris), η οποία, όπως και η αποστείρωση με αέριο, είναι τόσο σποριοκτόνα όσο και βακτηριοκτόνα. Η αποστείρωση με αέριο διαρκεί ώρες, ενώ η διαδικασία Steris ολοκληρώνεται σε 30 λεπτά, επιτρέποντας την αποστείρωση του εύθραυστου εξοπλισμού κατά τη διάρκεια μιας κουραστικής ημέρας λειτουργίας. Επί του παρόντος, οι περισσότεροι αρθροσκοπικοί χρησιμοποιούν ενεργοποιημένη γλουταραλδεΰδη (Cidex) για κρύα απολύμανση (δηλ. Μη-σωματοκτόνος) εξοπλισμού μεταξύ διαδοχικών διαδικασιών κατά τη διάρκεια μιας ημέρας. Η εμπειρία με χιλιάδες διαγνωστικές και χειρουργικές αρθροσκοπικές διαδικασίες έχει αποδείξει ότι αυτό είναι αποτελεσματικό και ασφαλές. Όργανα όπως μαχαίρια, λαβίδες, λαβίδες καλαθιού και σωληνίσκοι θα πρέπει να αποστειρώνονται με αυτόκαυστο ατμού μετά από κάθε διαδικασία, αλλά τα ελαφριά καλώδια, τα μηχανοκίνητα όργανα, τα οπτικά πεδία και οι κάμερες πρέπει να εμποτιστούν για 10 λεπτά σε διάλυμα γλουταραλδεΰδης ή να τοποθετηθούν σε Steris για 30 λεπτά μετά από κάθε διαδικασία.
Συστήματα άρδευσης
Η άρδευση και η απομάκρυνση της άρθρωσης είναι απαραίτητες για όλες τις αρθροσκοπικές διαδικασίες. Η διάταση των αρθρώσεων διατηρείται με φυσιολογικό ορό ή γαλακτικό διάλυμα Ringer κατά την αρθροσκόπηση. Η εισροή μπορεί να διέρχεται απευθείας μέσω του αρθροσκοπικού περιβλήματος ή μέσω μιας ξεχωριστής πύλης μέσω ενός σωληνίσκου. Για επαρκή ροή, πρέπει να χρησιμοποιείται θήκη 6,0- ή 6,2 mm με το κάλυμμα. Χρησιμοποιούμε τακτικά γαλακτικό διάλυμα Ringer επειδή είναι φυσιολογικό και έχει ως αποτέλεσμα ελάχιστες αρθρικές και αρθρικές επιφανειακές αλλαγές. Οι Shinjo et al. καθόρισε ότι το γαλακτικό διάλυμα Ringer διατηρούσε καλύτερα την ακεραιότητα των μηνίσκων κυττάρων από ότι το ισοτονικό διάλυμα χλωριούχου νατρίου.
Ορισμένα παλαιότερα ενδοαρθρικά συστήματα ηλεκτροκαυτηρίων απαιτούσαν τη χρήση ενός μη ηλεκτρολυτικού διαλύματος. Υπό αυτές τις συνθήκες, το γόνατο έπρεπε να εκκενωθεί είτε με αλατούχο είτε με γαλακτικό διάλυμα Ringer και να απομακρυνθεί με γλυκίνη. Τα νεότερα συστήματα λειτουργούν σε αλατούχο ή γαλακτικό διάλυμα Ringer και δεν απαιτούν αλλαγή του μέσου.
Προτιμούμε τη συνεχή άρδευση μέσω μιας αρθροσκοπικής αντλίας μέσω ενός σωληνίσκου που εισάγεται στον υπεραπεταλικό θύλακα ή μέσω ενός αρθροσκοπικού περιβλήματος 6,2 mm (Εικ. 47-6). Η συνεχής άρδευση διατηρεί το υγρό καθαρό για βέλτιστη προβολή, και η είσοδος υγρών πρέπει να προσαρμόσει την έξοδο για να διατηρήσει την υδροστατική πίεση και απόσταση εντός της άρθρωσης. Με πολλά συστήματα, η εισροή και η εκροή μπορεί να αλλάξουν εναλλάξ για να βελτιώσουν την προβολή και την απόσταση.
Συνήθως, δύο πλαστικοί σάκοι διαλύματος Ringer γαλακτωμένου, που διασυνδέονται με συνδετήρα Υ, αιωρούνται για χρήση με την αρθροσκοπική αντλία. Μόλις δημιουργηθούν οι σωληνίσκοι εισροής και εκροής, ο σύνδεσμος πλένεται έως ότου το υγρό είναι διαυγές. Όταν δεν χρησιμοποιείται αντλία, η απόκλιση των αρθρώσεων αυξάνεται ανυψώνοντας τη σακούλα υγρού, χρησιμοποιώντας σωλήνα μεγάλης διαμέτρου ή μειώνοντας το μέγεθος και τον αριθμό των πυλών εκροής. Για κάθε πόδι ανύψωσης του σάκου διαλύματος πάνω από το επίπεδο της άρθρωσης, παράγεται πίεση 22 mm Hg. Ο σάκος συνήθως τοποθετείται 3 έως 4 πόδια πάνω από το επίπεδο της άρθρωσης, παράγοντας έτσι πίεση περίπου 66 έως 88 mm Hg. Οι αρθροσκοπικές αντλίες πρέπει να χρησιμοποιούνται προσεκτικά και η στεγανότητα των διαμερισμάτων των μυών και των χώρων μαλακού ιστού, όπως το popliteal fossa, πρέπει να παρακολουθείται στενά. Οι πιέσεις της αντλίας πρέπει να ποικίλλουν ανάλογα με τον αρθρωτό σύνδεσμο και τον τύπο της αντλίας που χρησιμοποιείται. Όταν χρησιμοποιείται ένα σύστημα εισροής πίεσης, οι πιέσεις διαστολής των αρθρώσεων στο γόνατο γενικά πρέπει να είναι 60 έως 80 mm Hg. Η όραση και η αιμόσταση στον ώμο είναι συνήθως καλύτερα όταν η πίεση διαφοράς διατηρείται περίπου 30 mm Hg κάτω από τη συστολική αρτηριακή πίεση. Σε υγιείς ασθενείς, η υποτασική αναισθησία μπορεί να χρησιμοποιηθεί για τη μείωση της συστολικής πίεσης σε περίπου 100 mm Hg, στο επίπεδο της οποίας η πίεση της αντλίας από 70 έως 80 mm Hg συνήθως παρέχει ασφαλή απόκλιση και καθαρή όραση. Οι Olszewski et al., Σε μια προοπτική, διπλά τυφλή, τυχαιοποιημένη μελέτη, διαπίστωσαν ότι η προσθήκη επινεφρίνης (1 mg ανά λίτρο αλατούχου διαλύματος) αύξησε σημαντικά την ορατότητα και μείωσε την ανάγκη για πληθωρισμό αιμοστατικών ουσιών κατά 50% σε σύγκριση με την ομάδα του εικονικού φαρμάκου των ασθενών που δεν είχαν λάβει επινεφρίνη. Karaoglu et al. διαπίστωσε επίσης ότι η προσθήκη μικρής ποσότητας επινεφρίνης (50 mg / 10 mL) στο τοπικό αναισθητικό μείγμα λίγο πριν από την ένεση στο σημείο της πύλης βελτίωσε την αρθροσκοπική προβολή χωρίς να προκαλέσει αλλαγές στον καρδιακό ρυθμό, τη μέση αρτηριακή πίεση, τον πόνο κατά την αρθροσκόπηση ή τον χρόνο της αρθροσκόπησης. Κατέληξαν στο συμπέρασμα ότι η προσθήκη επινεφρίνης μόνο στις ενέσεις του ιστότοπου της πύλης αρκεί για να ληφθεί μια σαφής αρθροσκοπική εικόνα.
Λόγω της αυξημένης πιθανότητας εξαγγείωσης, οι πιέσεις απόστασης στον αγκώνα και τον αστράγαλο πρέπει να διατηρηθούν σε περίπου 40 έως 60 mm Hg. Ο χειρουργός πρέπει να γνωρίζει ατομικές παραλλαγές διαφορετικών μηχανισμών ροής αντλίας και αισθητήρα. Οι μηχανισμοί αισθητήρων πρέπει να βαθμονομηθούν και να τοποθετηθούν κατάλληλα ώστε να παρέχουν σωστή απόκλιση στο προς εξέταση διαμέρισμα. Οι Muellner et al. αξιολόγησε τέσσερα συστήματα παροχής υγρών (Arthrex AR-6450, Stryker 1.5L High Flow Pump, Arthro FMS 4 και Acufex InteliJet) και διαπίστωσε ότι όλες οι αντλίες διατηρούσαν με ακρίβεια πίεση 60 mm Hg.
Όπως αναφέρθηκε προηγουμένως, μια σταθερή θέση εκροής (π.χ. μέσω του αρθροσκοπίου ή κάποιου άλλου σημείου) θα πρέπει να είναι κλειστή κατά τη διάρκεια της αναρρόφησης ή όταν χρησιμοποιούνται μηχανοκίνητα όργανα με αναρρόφηση για να αποφευχθεί η εισαγωγή δυνητικά μολυσμένου υγρού στην άρθρωση.
Η σωστή τοποθέτηση του σωληνίσκου εισροής εντός της άρθρωσης είναι απαραίτητη. Η υποσυνοπική θέση επιτρέπει την έγχυση μεγάλων ποσοτήτων του διαλύματος άρδευσης εξωσυνοβατικά, κάτι που μπορεί να εξαλείψει την περιοχή θέασης της άρθρωσης. Η ελεύθερη μετακίνηση του σωληνίσκου στην άρθρωση ή η άμεση προβολή της θέσης του με το αρθροσκόπιο διασφαλίζει ότι η άκρη του είναι σωστά τοποθετημένη.
Η διάταση είναι απαραίτητη για την αρθροσκοπική προβολή οποιασδήποτε άρθρωσης. Η σωστή απόκλιση ωθεί τις πτυχές του αρθρικού και άλλων μαλακών ιστών στην περιοχή προβολής και επεκτείνει την εσωτερική ικανότητα της άρθρωσης, επιτρέποντας μεγαλύτερη ευελιξία του αρθροσκοπίου. Μπορεί επίσης να είναι σημαντικό για τον καθορισμό κατάλληλων σημείων εισόδου πύλης σε πολλές αρθρώσεις. Η απομάκρυνση είναι ιδιαίτερα σημαντική για την πραγματοποίηση οπίσθιων και οπίσθιων εισόδων στο γόνατο για ολοκληρωμένη εξέταση αυτών των αρθρώσεων.
Αιμοστατικός επίδεσμος
Κατά τη διάρκεια αρθροσκοπικών διαδικασιών του γόνατος, του αστραγάλου, του αγκώνα και άλλων περιφερικών αρθρώσεων, εφαρμόζεται ένα τουρνουά και διογκώνεται ανάλογα με τις ανάγκες. Η ένεση ενός τοπικού αναισθητικού παράγοντα με επινεφρίνη στις πύλες, η επαρκής ενδοαρθρική υδροστατική πίεση και η επινεφρίνη (1 mg ανά λίτρο αλατούχου διαλύματος) ελαχιστοποιούν συχνά την ενδοαρθρική αιμορραγία. Οι Jensen et al. διαπίστωσε ότι η ενδοεγχειρητική αιμορραγία μειώθηκε σημαντικά και η σαφήνεια του οπτικού πεδίου ήταν σημαντικά καλύτερη σε ασθενείς που υποβλήθηκαν σε αρθροσκόπηση ώμου στους οποίους προστέθηκε επινεφρίνη στο υγρό άρδευσης. δεν εμφανίστηκαν καρδιαγγειακές ανεπιθύμητες ενέργειες. Σε υγιείς ασθενείς, η υποτασική αναισθησία μπορεί να βοηθήσει στη μείωση της αιμορραγίας. πρέπει να διατηρείται κλίση 30 mm Hg μεταξύ της πίεσης της αντλίας και της συστολικής αρτηριακής πίεσης. Πολλοί αρθροσκοπικοί εκτελούν μεγάλες χειρουργικές επεμβάσεις στο γόνατο χωρίς να φουσκώνουν το τουρνουά. Οι αντενδείξεις για τη χρήση τουρνουά περιλαμβάνουν ιστορικό θρομβοφλεβίτιδας και σημαντικής περιφερικής αγγειακής νόσου. Τα πλεονεκτήματα της χρήσης τουρνουέ είναι η αυξημένη ορατότητα και δεν αυξάνεται σημαντικά η μετεγχειρητική νοσηρότητα με χρόνους τουρνουά λιγότερο από 90 έως 120 λεπτά. Τα μειονεκτήματα της συνηθισμένης χρήσης τουρνικέ περιλαμβάνουν τη λεύκανση του αρθρικού κόλπου, η οποία καθιστά δύσκολη τη διαφοροποίηση και τη διάγνωση διαφόρων αρθρικών διαταραχών και την πιθανότητα ισχαιμικής βλάβης στους μυς και του νευρικού ιστού με παρατεταμένο χρόνο αιμοστατικού άνω των 90 έως 120 λεπτών. Πολλοί από τους εμπορικούς κατόχους ποδιών που χρησιμοποιούνται στην αρθροσκόπηση γόνατος απαιτούν την τοποθέτηση του τουρνικέ μέσα σε αυτό. Αυτοί οι κάτοχοι μπορεί να λειτουργούν ικανοποιητικά είτε διογκώνεται το τουρνουά είτε όχι.
Οι Kirkley et al., Σε μια προοπτική, τυχαιοποιημένη κλινική δοκιμή, δεν βρήκαν σημαντικές διαφορές μεταξύ των ασθενών στους οποίους χρησιμοποιήθηκε ένα τουρνουά και αυτών που δεν χρησιμοποιούν τορνουά. Υπήρχε μια τάση για λιγότερο πρώιμο μετεγχειρητικό πόνο και ελαφρώς καλύτερη δοκιμή ισοκινητικής ισχύος στις 2 εβδομάδες σε εκείνους που δεν χρησιμοποιούν χρήση τουρνουέ, αλλά η ορατότητα εκτιμήθηκε από τους χειρουργούς ως τρεις φορές καλύτερη με τη χρήση τουρνικέ. Αυτοί οι συγγραφείς κατέληξαν στο συμπέρασμα ότι η χρήση τουρνουά στα 300 mm Hg δεν επηρέασε σημαντικά το συνολικό λειτουργικό αποτέλεσμα. Στην προοπτική, τυχαιοποιημένη δοκιμή τους, συμπεριλαμβανομένων 109 ασθενών που είχαν χειρουργική επέμβαση αρθροσκοπικού γόνατος με ή χωρίς τουρνουά, Johnson et al. δεν βρήκαν σημαντικές διαφορές μεταξύ των δύο ομάδων σε σχέση με τη χειρουργική άποψη, τη διάρκεια της επέμβασης, τις βαθμολογίες πόνου, την αναλγητική απαίτηση ή τις επιπλοκές. Επειδή η χρήση τουρνουά δεν φαίνεται να βελτιώνει τη χειρουργική άποψη, αυτοί οι συγγραφείς συνέστησαν κατά της ρουτίνας τη χρήση τουρνικέ για αρθροσκοπική χειρουργική επέμβαση στο γόνατο.
Κάτοχοι ποδιών
Το μεγαλύτερο πλεονέκτημα ενός ποδιού είναι ότι επιτρέπει την εφαρμογή άγχους κυρίως για να ανοίξει το οπίσθιο διαμέρισμα για καλύτερη προβολή, χειρισμό του μηνίσκου και χειρουργική του μηνίσκου του οπίσθιου κέρατος, ειδικά σε σφιχτά γόνατα. Ένας χειρουργός βοηθός μπορεί να προσφέρει παρόμοια στρες αλλά υπόκειται σε παράγοντες όπως ασυνέπεια και κόπωση. Σημαντική τάση βαλγίου που ασκείται στο γόνατο σταθερά πιασμένο σε ένα στήριγμα ποδιών μπορεί να επιτρέψει σημαντική απόσπαση της προσοχής του διαμέσου του διαμέσου ώστε να επιτρέπει εύκολα τις περισσότερες λειτουργικές διαδικασίες εντός αυτού του διαμερίσματος. Ένας κάτοχος ποδιού έχει μειονεκτήματα, ειδικά για χειρισμούς στο πλευρικό διαμέρισμα ή στην επιγονατίδα. Παρακωλύει την τοποθέτηση του αρθροσκοπίου και άλλων οργάνων στις υπερομετρικές και υπερπλευρές πύλες και καθιστά πιο δύσκολη την κάμψη της άρθρωσης χωρίς να πέσει το άκρο του τραπεζιού ή να τοποθετηθεί το πόδι στη θέση σχήμα-τέσσερα για εργασία στο πλευρικό διαμέρισμα. Επειδή ο μηρός συγκρατείται σταθερά από το στήριγμα ποδιών, ο αριθμός των διαφορετικών θέσεων στις οποίες μπορεί να τοποθετηθεί το πόδι είναι κάπως περιορισμένος. Μία εναλλακτική λύση για ένα στήριγμα ποδιού που περιλαμβάνει ένα πλευρικό στύλο προσαρτημένο στην πλευρική ράγα του τραπεζιού λειτουργίας. Η πλευρική όψη του περιφερικού μηρού μπορεί να κινηθεί έναντι αυτού του στύλου για άνοιγμα του οπίσθιου διαμερίσματος. Το στύλο δεν περιορίζει ή εμποδίζει το γόνατο να τοποθετηθεί σε σχεδόν απεριόριστο αριθμό θέσεων, συμπεριλαμβανομένης της κάμψης και της θέσης σχήμα-τέσσερα. Έχει επομένως πλεονεκτήματα έναντι πολλών από τις ακριβές εμπορικές συσκευές συγκράτησης ποδιών.
Επιπλέον, η συνήθης χρήση ενός συγκρατητήρα ποδιών, ειδικά ενός που ενσωματώνει ένα τουρνουά εντός των ορίων του κατόχου, μπορεί να παρουσιάζει άλλες δυσκολίες. Σε μια τέτοια διάταξη, μπορεί να προκύψουν μεγάλες διακυμάνσεις στις πιέσεις του τουρνουά όταν ασκείται πίεση στο πόδι. Ωστόσο, δεν είχαμε συγκεκριμένες επιπλοκές που να σχετίζονται με αυτό. Επίσης, η διάταξη συγκράτησης ποδιών μπορεί να στερεώνει το περιφερικό μηριαίο τμήμα με ασφάλεια ώστε η εφαρμοζόμενη τάση να μπορεί να προκαλέσει κατάγματα γύρω από το γόνατο ή σχίσιμο των συνδέσμων. έχουν αναφερθεί τέτοια περιστατικά.
Επομένως, εάν η κλινική αξιολόγηση υποδηλώνει ότι η μέση μηνίσκος του διαμεσολαβητή, ένας κάτοχος ποδιού μπορεί να βοηθήσει σημαντικά. Από την άλλη πλευρά, εάν αναμένεται ένα επιγονατιδικό αρθρώσεις ή ένα πλευρικό πρόβλημα διαμερίσματος, μπορεί να επιλεγεί ένας βαλβός στρες για να διευκολύνει την προβολή αυτών των διαμερισμάτων. Για ενδοσκοπική επιδιόρθωση του πρόσθιου χιαστού συνδέσμου, πρέπει να χρησιμοποιείται πλευρική θέση ή το άκρο του τραπεζιού πρέπει να κάμπτεται ώστε να επιτρέπει πλήρη, ανεμπόδιστη κάμψη του γόνατος.
Η διαγνωστική αρθροσκόπηση μπορεί να πραγματοποιηθεί με τον ασθενή με τοπική, περιφερειακή ή γενική αναισθησία. Ορισμένες ενδοαρθρικές χειρουργικές επεμβάσεις μπορούν να πραγματοποιηθούν με τοπικά και τοπικά αναισθητικά.
Τοπική αναισθησία μπορεί να χρησιμοποιηθεί για πολλές αρθροσκοπικές διαδικασίες γύρω από το γόνατο και τον αστράγαλο σε έναν συνεργαζόμενο ασθενή. Οι Yoshiya et al. ανέφεραν καλά αποτελέσματα με τη χρήση τοπικής αναισθησίας κατά τη διάρκεια 201 αρθροσκοπικών χειρουργικών επεμβάσεων στο γόνατο, όπως διαγνωστική αρθροσκόπηση, μηνισκεκτομή, πλευρική απελευθέρωση του αμφιβληστροειδούς, χονδροπλαστική, αφαίρεση χαλαρού σώματος και εκτομή αρθρικής πλάκας. Το τοπικό αναισθητικό συμπληρώθηκε με διαζεπάμη ή πενταζοκίνη όπως απαιτείται για καταστολή και ανακούφιση από τον πόνο. Σε μια μεγαλύτερη ομάδα 628 ασθενών, ηλικίας από 14 έως 60 ετών, οι Miskulin και Maldini ανέφεραν ικανοποιητική τοπική αναισθησία στο 98% των ασθενών με τη χρήση 2% λιδοκαΐνης με επινεφρίνη. Η δικλοφενάκη (1 mg / kg) χορηγήθηκε αμέσως πριν από την έναρξη της διαδικασίας. Μια μεγάλη τυχαιοποιημένη μελέτη από τους Forssblad et al. συνέκρινε την τοπική αναισθησία με τη σπονδυλική στήλη και τη γενική αναισθησία και διαπίστωσε ότι παρόλο που ο χρόνος από την έναρξη της αναισθησίας έως την έναρξη της χειρουργικής επέμβασης ήταν μεγαλύτερος στην τοπική ομάδα αναισθησίας, ο συνολικός χρόνος νοσοκομείου ήταν μικρότερος. Η τοπική αναισθησία βρέθηκε επίσης η πιο οικονομική από τις τρεις.
Η τοπική αναισθησία μπορεί επίσης να χρησιμοποιηθεί σε ορισμένες περιπτώσεις. Επισκληρίδια και νωτιαία αναισθησία έχουν χρησιμοποιηθεί επιτυχώς για αρθροσκοπικές επεμβάσεις στο κάτω άκρο. Ωστόσο, με παρατεταμένη χρήση αιμοστατών, οι ασθενείς μπορεί να παρουσιάσουν «πόνο αιμοσταγμάτων». Μερικοί από τους ασθενείς μας είχαν επίσης προβλήματα με πονοκεφάλους της σπονδυλικής στήλης μετά από αναισθησία της σπονδυλικής στήλης όταν κινητοποιήθηκαν γρήγορα. Οι Skyhar et al. ανέφεραν επιτυχημένη χρήση μπλοκ interscalene για αρθροσκόπηση ώμου, και Galinat et αϊ. ανέφεραν 100 αρθροσκοπίες ώμων που πραγματοποιήθηκαν με μπλοκ ιντερσκενίνης. οι διαδικασίες περιλάμβαναν αποβράδυνση, υποκρωμική αποσυμπίεση και σταθεροποίηση ώμων. Δεν υπήρχαν επιπλοκές, αν και εννέα ασθενείς χρειάστηκαν γενική αναισθησία λόγω ελλιπούς αποκλεισμού. Σε μια πιο πρόσφατη μελέτη, οι Bishop et al. αναδρομικά επανεξέτασε σχεδόν 300 διαδοχικές αρθροσκοπικές χειρουργικές επεμβάσεις ώμων και διαπίστωσε ότι τα μπλοκ interscalene ήταν επιτυχημένα στο 96%. Υπήρχε ποσοστό 1% μικρών επιπλοκών, όλες οι παροδικές αισθητήριες νευροπάθειες που υποχώρησαν σε μέσο όρο 5 εβδομάδων. δεν υπήρχαν επιληπτικές κρίσεις, πνευμοθώρακες, καρδιακά επεισόδια ή άλλες σημαντικές επιπλοκές.
Τα περιφερειακά μπλοκ του οσφυϊκού πλέγματος νεύρου, σε συνδυασμό με το μπλοκ του ισχιακού νεύρου, μπορούν να χρησιμοποιηθούν για πολλές διαδικασίες κάτω άκρου. Τα συνηθέστερα χρησιμοποιούμενα μπλοκ περιφερικών νεύρων είναι το μπλοκ μηριαίου νεύρου, το μπλοκ τριών σε ένα (πλευρικό μηριαίο δερματικό, αποφρακτικό και μηριαίο νεύρο), πλευρικό μπλοκ δερματικού μηριαίου μηριαίου και μπλοκ διαμετρήματος περιτονίας. Τα πλεονεκτήματα των μπλοκ των περιφερικών νεύρων περιλαμβάνουν επαρκή χαλάρωση των μυών, έντονη και παρατεταμένη αναισθησία, χαμηλή συχνότητα κατακράτησης ούρων και διατήρηση της αντίπλευρης δύναμης των ποδιών, η οποία επιτρέπει σχεδόν άμεση διέγερση με πατερίτσες. Τα μειονεκτήματα είναι ο μεγαλύτερος χρόνος που απαιτείται σε σύγκριση με άλλες τεχνικές αναισθησίας και την ανάγκη ενός έμπειρου αναισθησιολόγου να χορηγήσει το μπλοκ.
Η γενική αναισθησία χρησιμοποιείται ή υποδεικνύεται συχνότερα σε ένα έντονα τραυματισμένο γόνατο, όταν ο πόνος είναι ένας σημαντικός παράγοντας, όταν αναμένεται σημαντική ενδοαρθρική χειρουργική επέμβαση, ή όταν ο ασθενής δεν συνεργάζεται ή είναι ιδιαίτερα ανησυχητικός. Η αλλεργία στα τοπικά αναισθητικά, φυσικά, απαιτεί τη χορήγηση γενικού αναισθητικού. Οι αρθροσκοπικοί χειρουργοί που είναι λιγότερο έμπειροι και που δεν είναι εξοικειωμένοι με όλες τις τεχνικές πιθανώς συνιστάται να επιλέξουν ένα γενικό αναισθητικό. Εάν αναμένεται ανάγκη για αιμοστατικό σκεύασμα για τον έλεγχο της αιμορραγίας, όπως σε μερική ή πλήρη συναισθηματική ή αποκοπή συμφύσεων, συνιστάται γενική αναισθησία. Οι περισσότερες αρθροσκοπικές διαδικασίες που εκτελούνται σε αυτήν την κλινική γίνονται με γενική αναισθησία.
Εάν επιλεγεί ένα τοπικό αναισθητικό, το τουρνικέ δεν διογκώνεται. Οι Yoshiya et al. ανέφερε τη χρήση ενός μείγματος 1: 1 λιδοκαΐνης 1% και 0,25% βουπιβακαΐνης. Συνήθως, 50 ml του μίγματος εγχύθηκαν ενδοαρθρικά πριν από τη διαδικασία. Όταν αναμενόταν μια μακρά διαδικασία, μια μικρή ποσότητα επινεφρίνης προστέθηκε στο μείγμα για να βοηθήσει στη διατήρηση της αιμόστασης και στην αύξηση της διάρκειας δράσης των αναισθητικών παραγόντων. Αυτοί οι συγγραφείς πρότειναν τη φροντίδα με τη χρήση βουπιβακαΐνης, ώστε να μην υπερβαίνει τη μέγιστη δόση (2 mg / kg σωματικού βάρους). Σε κάθε αναμενόμενη πύλη, εγχύθηκαν επιπλέον 5 mL αυτού του μίγματος. Υπήρχε μόνο μία αναφορά ναυτίας και καμία άλλη αναφορά τοξικών αντιδράσεων ή κεντρικού νευρικού συστήματος ή καρδιαγγειακών επιπλοκών.
Ο μετεγχειρητικός πόνος μπορεί να μειωθεί με τη χρήση από του στόματος μη στεροειδούς αντιφλεγμονώδους φαρμάκου προεγχειρητικά και μετεγχειρητικά ή με ενδομυϊκή ή ενδοφλέβια χορήγηση ενδοεγχειρητικά. Η χρήση μη στεροειδών αντιφλεγμονωδών φαρμάκων έχει επίσης αποδειχθεί ότι είναι κόκκινη
Τα πλεονεκτήματα των αρθροσκοπικών διαδικασιών υπερτερούν κατά πολύ των μειονεκτημάτων. Μεταξύ των πλεονεκτημάτων σε σύγκριση με την αρθροτομία είναι τα ακόλουθα.
Μειωμένη μετεγχειρητική νοσηρότητα. Ο ασθενής μπορεί να επιστρέψει στην καθιστική εργασία σχεδόν αμέσως και σε πιο έντονες εργασιακές δραστηριότητες εντός 1 έως 2 εβδομάδων μετά τις περισσότερες αρθροσκοπικές επεμβάσεις.
Μικρότερες τομές. Οι διαγνωστικές αρθροσκοπικές και χειρουργικές επεμβάσεις μπορούν να πραγματοποιηθούν μέσω πολλαπλών μικρών τομών γύρω από την άρθρωση, οι οποίες είναι λιγότερο πιθανό να προκαλέσουν παραμορφώσεις ουλών.
Λιγότερο έντονη φλεγμονώδης απόκριση. Οι μικρές τομές μέσω της κάψουλας και του αρθρώματος οδηγούν σε πολύ λιγότερο έντονη φλεγμονώδη απόκριση από ότι η τυπική αρθροτομία. Αυτό έχει ως αποτέλεσμα λιγότερο μετεγχειρητικό πόνο, ταχύτερη αποκατάσταση και ταχύτερη επιστροφή στην εργασία.
Βελτιωμένη πληρότητα της διάγνωσης. Οι περισσότεροι ερευνητές αναφέρουν ότι οι διαγνώσεις που βασίζονται αποκλειστικά σε κλινικούς λόγους είναι ελλιπείς σε σημαντικό ποσοστό ασθενών. Ο Malhi και ο Khan εξέτασαν 130 διαδοχικές αρθροσκόπηση ώμων και συνέκριναν τα χειρουργικά ευρήματα με τα προεγχειρητικά κλινικά ευρήματα. Η δυσλειτουργία και η αστάθεια που διαγνώστηκαν κλινικά συσχετίστηκαν έντονα με τα αρθροσκοπικά ευρήματα. Η κλινική διάγνωση των παγωμένων δακρύων ώμου και περιστροφικής μανσέτας είχε ασθενέστερη συσχέτιση. και από εννέα κλινικές εξετάσεις με φυσιολογικά ευρήματα, όλες είχαν ανωμαλίες στην αρθροσκοπική εξέταση. Οι Brooks και Morgan ανέφεραν ότι τόσο η κλινική διάγνωση όσο και η διάγνωση MRI είχαν συμφωνία 79% με την αρθροσκοπική διάγνωση. από 240 αρθροσκοπίες, βρέθηκαν μόνο 10 φυσιολογικά γόνατα (4%).
Απουσία δευτερογενών επιδράσεων. Οι δευτερογενείς επιδράσεις της αρθροτομίας γύρω από τις αρθρώσεις, όπως ο σχηματισμός νευρώματος, οι οδυνηρές ουλές παραμόρφωσης και η πιθανή λειτουργική ανισορροπία (π.χ. του μηχανισμού εκτατικής γόνατος), εξαλείφονται με αρθροσκοπικές τεχνικές.
Μειωμένο κόστος νοσοκομείου. Οι περισσότερες αρθροσκοπικές επεμβάσεις μπορούν να πραγματοποιηθούν σε εξωτερικούς ασθενείς. Εάν απαιτείται νοσηλεία, η παραμονή 1 ή 2 ημερών είναι γενικά η μέγιστη σε σύγκριση με αρκετές ημέρες που απαιτούνται για τις διαδικασίες αρθροτομίας.
Μειωμένο ποσοστό επιπλοκών. Έχουν αναφερθεί μόνο σπάνιες επιπλοκές αρθροσκοπικών διαδικασιών.
Βελτιωμένη αξιολόγηση παρακολούθησης. Η ελάχιστη νοσηρότητα που σχετίζεται με την αρθροσκόπηση επιτρέπει την επανεκτίμηση των αποτελεσμάτων μιας προηγούμενης χειρουργικής διαδικασίας, όπως η επισκευή του μηνίσκου, εάν τα επίμονα συμπτώματα απαιτούν περαιτέρω αξιολόγηση. Αυτές αναφέρονται συχνά ως διαδικασίες «ανανέωσης» ή «δεύτερης εμφάνισης».
Δυνατότητα χειρουργικών επεμβάσεων που είναι δύσκολο ή αδύνατο να εκτελεστούν μέσω ανοιχτής αρθροτομίας. Ορισμένες χειρουργικές επεμβάσεις γίνονται πιο εύκολα με αρθροσκοπικές τεχνικές παρά με ανοιχτές τομές αρθροτομίας. Για παράδειγμα, η μερική μηνισκεκτομή συνήθως είναι δυνατή με αρθροσκοπικές τεχνικές, ενώ το κόψιμο και το περίγραμμα του εσωτερικού οπίσθιου άκρου ενός μηνίσκου με ανοιχτά μέσα είναι εξαιρετικά δύσκολο. Επιπλέον, πολλά επισκευάσιμα μηνίσια είναι προσβάσιμα μόνο με αρθροσκοπικές τεχνικές και δεν μπορούν να προβληθούν ικανοποιητικά μέσω της αρθροτομίας.
Τα μειονεκτήματα της αρθροσκοπίας είναι λίγα, αλλά μπορεί να είναι σημαντικά για τον μεμονωμένο αρθροσκοπικό χειρουργό. Όχι κάθε χειρουργός έχει την ιδιοσυγκρασία να κάνει αρθροσκοπική χειρουργική επέμβαση επειδή απαιτεί εργασία μέσω μικρών πυλών με ευαίσθητα και εύθραυστα όργανα. Η ανάγκη ελιγμών των οργάνων εντός των στενών ορίων του ενδοαρθρικού χώρου μπορεί να προκαλέσει σημαντικές γρατζουνιές και βαθμούς στις αρθρικές επιφάνειες, ειδικά από έναν άπειρο χειρουργό. Οι διαδικασίες μπορεί να είναι εξαιρετικά χρονοβόρες στην εμπειρία κάποιου με αρθροσκόπηση. Επίσης, ο εξειδικευμένος εξοπλισμός που απαιτείται είναι εκτενής και ακριβός.
Αν και αυτά τα μειονεκτήματα μπορεί να είναι σημαντικά, τα πλεονεκτήματα για τους ασθενείς γενικά τα ξεπερνούν πολύ.
Αν και η αρχική ένδειξη για την αρθροσκόπηση ήταν η λεγόμενη περίπτωση προβλήματος, είναι πλέον προφανές ότι η αρθροσκόπηση είναι χρήσιμη για μια μεγάλη ποικιλία από προβλήματα αρθρώσεων, συμπεριλαμβανομένου του τραύματος και άλλων διαταραχών. Δεν μπορούν να δοθούν απόλυτες ενδείξεις για αρθροσκοπικές επεμβάσεις. Η διαγνωστική αρθροσκόπηση ενδείκνυται για προεγχειρητική αξιολόγηση και επιβεβαίωση της κλινικής διάγνωσης πριν από μια αρθροσκοπική ή ανοιχτή χειρουργική επέμβαση. Μπορεί επίσης να ενδείκνυται για την τεκμηρίωση συγκεκριμένων βλαβών όταν φαρμακευτικά ζητήματα, ασφάλιση αποζημίωσης εργαζομένου ή άλλα δευτερεύοντα κέρδη μπορεί να είναι ένας παράγοντας. Η αρθροσκόπηση παρέχει μια σημαντική μέθοδο αξιολόγησης και μελέτης του παθοφυσιολογικού μηχανισμού ορισμένων ασθενειών.
Οι αντενδείξεις είναι λίγες. Η αρθροσκόπηση δεν πρέπει να χρησιμοποιείται σε μια ελάχιστα διαταραγμένη άρθρωση που θα ανταποκρίνεται στις συνήθεις συντηρητικές μεθόδους θεραπείας. Επιπλέον, ο χειρουργός δεν πρέπει να εξετάσει την αρθροσκόπηση πριν από προσεκτικό ιστορικό, ενδελεχή φυσική εξέταση και τυπικές μη επεμβατικές διαγνωστικές διαδικασίες. Η αρθροσκόπηση αντενδείκνυται όταν υπάρχει ο κίνδυνος σήψης των αρθρώσεων από τοπική δερματική κατάσταση ή όταν μπορεί να προκληθεί απομακρυσμένη λοίμωξη στη χειρουργική περιοχή. Μερική ή πλήρης αγκύλωση γύρω από την άρθρωση είναι μια σχετική αντένδειξη, αν και έχει αναφερθεί η χρήση αρθροσκόπησης για λύσεις συμφύσεων γύρω από το γόνατο, τον ώμο, τον αγκώνα και τον αστράγαλο. Σημαντικές παράπλευρες συνδέσεις και κάψουλες διαταραχές της άρθρωσης που θα επιτρέψουν υπερβολική εξαγγείωση υγρών στους μαλακούς ιστούς είναι σχετικές αντενδείξεις για την αρθροσκόπηση. Σε αυτήν την περίπτωση, το καψάκιο πρέπει να αφήνεται να κολλήσει ή να επισκευαστεί κυρίως πριν από οποιαδήποτε αρθροσκοπική διαδικασία.
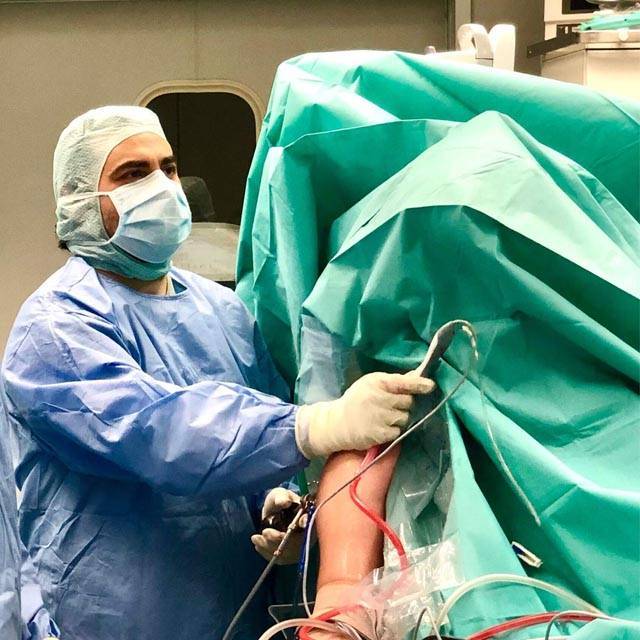
Η χρήση της αρθροσκόπησης ώμου έχει φέρει επανάσταση στην ορθοπεδική χειρουργική. O ώμος είναι μια από τις αρθρώσεις που πολύ συχνά χρησιμοποιείται η μέθοδος αυτή για διαγνωστικούς λόγους ή χειρουργικές επεμβάσεις. Κατά τη διάρκεια της αρθροσκόπησης μια μικρή κάμερα, συνδεδεμένη με ένα φακό οπτικών ινών, εισάγεται στην άρθρωση για να επιτρέπει στο χειρουργό να εξετάζει το εσωτερικό του ώμου χωρίς να χρειαστεί να κάνει μεγάλη τομή.
Τα επώδυνα σύνδρομα, η αλλοιωμένη λειτουργία, καθώς και σημεία και συμπτώματα αστάθειας και εσωτερικής διαταραχής είναι συχνά στον ώμο. Οι αιτίες αυτών των δυσλειτουργιών μπορεί να είναι δύσκολο να αποδειχθούν. Η υποκείμενη αιτία μπορεί συχνά να αποδειχθεί με προσεκτικό ιστορικό και φυσική εξέταση σε συνδυασμό με κατάλληλη ακτινογραφική αξιολόγηση της ζώνης ώμου, της αυχενικής σπονδυλικής στήλης και της θωρακικής κοιλότητας. Ειδικές διαγνωστικές μελέτες μπορεί να είναι χρήσιμες, συμπεριλαμβανομένων ακτινογραφιών στρες, CT ή MRI με και χωρίς βαφή σκιαγραφίας, ηλεκτρομυογραφία και μελέτες αγωγιμότητας νεύρων. Όταν αυτές οι μελέτες είναι ασαφείς, η αρθροσκόπηση επιτρέπει την άμεση αξιολόγηση του ώμου. Οι Andrews, Carson και Ortega ανέφεραν ότι η αρθροσκοπική εξέταση χρόνιων επώδυνων ώμων αποκάλυψε μία ή περισσότερες ανωμαλίες στο 88% των ασθενών.
Ενδείξεις
Δεν υπάρχουν απόλυτες ενδείξεις για την αρθροσκόπηση του ώμου. Με την αυξανόμενη γνώση της παθομηχανικής του ώμου, οι ταυτόχρονοι δομικοί τραυματισμοί στον ώμο, οι οποίοι στο παρελθόν μπορεί να είχαν χαθεί με συμβατικές ανοιχτές χειρουργικές τεχνικές, αναγνωρίζονται τώρα αρθροσκοπικά. Η έγκαιρη ταυτοποίηση της ήπιας αστάθειας που προκαλεί ανώτερους τραυματισμούς στο λαιμό, ανώτερους χειρουργικούς πρόσθιοι και οπίσθιοι τραυματισμούς και δευτερεύουσα πρόσκρουση της περιστροφικής μανσέτας επιτρέπει τη θεραπεία προς την αιτία του τραυματισμού.
Με τον ώμο που απάγεται, υπερέκταση και περιστρέφεται εξωτερικά, όπως στη ρίψη, την πρόσκρουση της μεγαλύτερης ακτινοβολίας και της κάτω επιφάνειας της περιστροφικής μανσέτας έναντι του ανώτερου γλονοειδούς χείλους και του labrum έχει ως αποτέλεσμα τη φθορά της κάτω επιφάνειας της περιστροφικής μανσέτας και του ανώτερου μέρους του labrum . Επαναλαμβανόμενο μικροτραύμα από εναέρια αθλήματα μπορεί να οδηγήσει σε πρόσθια φλεγμονώδη αδυναμία και σε μια φλούδα του οπίσθιου καψικού συγκροτήματος με δευτερεύουσα πρόσφυση της μανσέτας. Η κατάλληλη θεραπεία αυτού του τραυματισμού μπορεί να προσδιοριστεί με ενδελεχή αρθροσκοπική αξιολόγηση και κατανόηση των παθολογικών ευρημάτων.
Η διαγνωστική αρθροσκόπηση μπορεί επίσης να χρησιμοποιηθεί για τον εντοπισμό οπίσθιων χαλαρών σωμάτων που συχνά παραβλέπονται κατά τη διάρκεια ανοικτών διαδικασιών και για την αξιολόγηση της πρωταρχικής περιστροφής της περιχειρίδας περιστροφικής μανσέτας, τον καθορισμό της ποιότητας της περιστροφικής μανσέτας και τη δυνατότητα οριστικής επισκευής πριν από την πραγματοποίηση μιας ανοικτής επισκευής. Η αποβράδιση των βλαβών ασβεστίου τενοντίτιδας ή για σηπτική αρθρίτιδα μπορεί επίσης να επιτευχθεί αρθροσκοπικά. Άλλες ενδείξεις για την αρθροσκόπηση περιλαμβάνουν αξιολόγηση και θεραπεία της πρόσθιας αστάθειας με συσχετισμένα δακρυϊκά δάκρυα, βιοψία, συνανοκτομή για φλεγμονώδεις καταστάσεις, αξιολόγηση και θεραπεία οστεοχονδριακών βλαβών και χειρισμός κατεψυγμένων ώμων. Σε ασθενείς με κατεψυγμένους ώμους, πιστεύουμε ότι είναι ευκολότερο πρώτα να κάνουμε έναν απαλό χειρισμό ώμων και μετά μια διαγνωστική αρθροσκόπηση να αξιολογήσουμε τα δάκρυα μερικής περιστροφικής μανσέτας. Εάν βρεθεί μερικό δάκρυ, μπορεί να γίνει αποπροσαρμογή. Σε ασθενείς με σύνδρομο κατεψυγμένου ώμου, θα πρέπει να αποφεύγονται εκτεταμένες αρθροσκοπικές διαδικασίες για να μειωθεί η πιθανότητα επανάληψης συμφύσεων. Καθώς οι νέες χειρουργικές τεχνικές τελειοποιούνται, περισσότερες διαταραχές στον ώμο μπορούν να διορθωθούν αρθροσκοπικά.
Οι αντενδείξεις στην αρθροσκόπηση ώμου περιλαμβάνουν τοπικές δερματικές παθήσεις, απομακρυσμένες λοιμώξεις που μπορεί να εξαπλωθούν στην άρθρωση και αυξημένους ιατρικούς κινδύνους σε ορισμένους ασθενείς. Οι χειρουργοί που εξετάζουν τις αρθροσκοπικές επεμβάσεις θα πρέπει να τηρούν τις κατάλληλες ενδείξεις για την τεχνική και θα πρέπει να συμβουλεύουν τους ασθενείς σχετικά με την πιθανότητα μιας ανοιχτής διαδικασίας εάν τα αρθροσκοπικά ευρήματα το δικαιολογούν.
Θέση ασθενούς και αναισθησία
Έχουν περιγραφεί δύο βασικές θέσεις για την αρθροσκόπηση ώμου: οι πλευρικές θέσεις και η θέση «παραλία-καρέκλα». Η πλευρική θέση του νωθρώματος πιθανότατα χρησιμοποιείται πιο συχνά λόγω της καλύτερης πρόσβασης στον οπίσθιο ώμο και της σχετικής ευκολίας και ασφάλειας της τοποθέτησης. Χρησιμοποιούμε υποτασική αναισθησία και πιστεύουμε ότι η εγκεφαλική αιμάτωση διατηρείται πιο αξιόπιστα στην πλευρική θέση του ντεκόρ απ ‘ότι στη θέση της παραλίας.
Πλευρική θέση Decubitus
Ο ασθενής τοποθετείται στην πλευρική θέση της έκπλυσης με τον προσβεβλημένο ώμο εκτεθειμένο και υποστηρίζεται από ένα σάκο φασολιών κενού και ανάπαυση νεφρού. Χρησιμοποιείται ιμάντας στο στήθος για πρόσθετη υποστήριξη. Το κεφάλι του ασθενούς στηρίζεται από ένα αφρώδες στήριγμα και λαμβάνεται μέριμνα για την προστασία των ματιών και του κάτω αυτιού. Συχνά ζητείται ένας μασχαλιαίος ρόλος από αναισθησιολόγους για βελτίωση του αερισμού.
Οι μετρήσεις των περιφερειακών παλμών και του παλμικού οξυμέτρου πρέπει να αξιολογούνται για να διασφαλιστεί ότι δεν διακυβεύονται οι μασχαλιαίες δομές. Όλα τα σημεία πίεσης είναι επενδεδυμένα, με ένα μαξιλάρι κάτω από το κάτω πόδι που προστατεύει το περιφερικό νεύρο και την πλευρική μυκήλη και ένα ή περισσότερα μαξιλάρια μεταξύ των γόνατων και των αστραγάλων. Ο Gross και ο Fitzgibbons τροποποίησαν αυτήν την ευθεία πλευρική θέση διακλάδωσης γέρνοντας τον ασθενή 20 έως 30 μοίρες οπίσθια, η οποία τοποθετεί την επιφάνεια του γλονοειδούς παράλληλα με το πάτωμα. Ανέφεραν τρία πλεονεκτήματα αυτής της τροποποίησης: (1) λιγότερη πρόσφυση, μειώνοντας τον κίνδυνο νευροπραξίας του βραχιόνιου πλέγματος. (2) έμφαση των δακρύων του γλανοειδούς φάσματος επειδή απομακρύνονται από τα κρεβάτια τους αντί να ευθυγραμμίζονται με αυτά · και (3) βελτιωμένη αρθροσκοπική πρόσβαση στο κατώτερο τρίτο του γλονοειδούς φάσματος και της κάψουλας.
Χρησιμοποιώντας μια εμπορικά διαθέσιμη αποστειρωμένη συσκευή έλξης βραχίονα, εφαρμόζονται 10 έως 13 lb έλξης. Πρέπει να αποφεύγεται η υπερβολική απόσπαση της προσοχής με υπερβολικό βάρος. Η αρχή είναι περισσότερο ισορροπημένη ανάρτηση. Θα πρέπει να χρησιμοποιείται μόνο η απαιτούμενη πρόσφυση για καθαρή προβολή. Ο Paulos και ο Franklin ανέφεραν 30% επίπτωση παροδικών παραισθησιών στο άνω άκρο μετά από αρθροσκόπηση ώμου με έλξη, και οι Klein et al. ανέφεραν 10% συχνότητα παροδικών νευρικών παραλύσεων και παραισθησιών. Η διακοπή του περιτυλίγματος Coban (3M, St. Paul, Minn) κοντά στον καρπό μπορεί να αποτρέψει τη συμπίεση
Ο Gross και ο Fitzgibbons περιέγραψαν τη χρήση κάθετης και διαμήκους έλξης στον ώμο με το μεγαλύτερο μέρος της έλξης να εφαρμόζεται κάθετα για να αποσπά την προσοχή του γλεννοσωμικού συνδέσμου χωρίς να το υποσυγκεντρώνει κατώτερα. Ο Hennrikus συνέκρινε αυτήν τη μέθοδο με απλή διαμήκη έλξη για να αξιολογήσει την αλλαγή του κορεσμού οξυγόνου στο άκρο με την πρόσφυση που εφαρμόζεται. Μια ομάδα ασθενών είχε απλή διαμήκη έλξη, μια δεύτερη ομάδα είχε την προσθήκη κάθετης έλξης με σφεντόνα πλάτους 2 ιντσών και μια τρίτη ομάδα είχε την προσθήκη κατακόρυφης έλξης με σφεντόνα 4 ιντσών. Και οι δύο ομάδες με την κατακόρυφη πρόσφυση είχαν μειωμένο κορεσμό οξυγόνου στο άκρο. 25 από 30 ασθενείς που χρησιμοποιούν το σφεντόνα 2 ιντσών και επτά από τους 30 ασθενείς που χρησιμοποιούν το σφεντόνα 4 ιντσών είχαν κορεσμένο οξυγόνο. Μόνο ένας από τους 30 ασθενείς με απλή διαμήκη έλξη είχε κορεσμένο οξυγόνο. Εάν προστεθεί κατακόρυφη έλξη στη διαμήκη έλξη, πρέπει να χρησιμοποιηθεί σφεντόνα πλάτους 4 ιντσών και το μήκος και το βάρος της έλξης πρέπει να παρακολουθείται στενά.
Η θέση του βραχίονα για την αρθροσκόπηση του υποακρομετρικού χώρου και της ακρομικυκλικής άρθρωσης είναι ελαφρώς διαφορετική. Ο βραχίονας κατεβαίνει στους 20 έως 45 βαθμούς απαγωγής και 0 βαθμούς κάμψης. Αυτή η θέση επιτρέπει ήπια κατώτερη υπερχείλιση της κεφαλής του χυμού, ανοίγοντας τον υποκρωμικό χώρο.
Η αρθροσκόπηση ώμου μπορεί να γίνει με τον ασθενή υπό γενική ή περιφερειακή αναισθησία. Εάν χρησιμοποιείται η πλευρική θέση του δακτύλου, προτιμούμε τη γενική αναισθησία. Μετά την πρόκληση αναισθησίας και πριν από τη μετακίνηση του ασθενούς, εξετάζονται και συγκρίνονται και οι δύο ώμοι και αξιολογείται το εύρος κίνησης και σταθερότητας. Ο ασθενής τοποθετείται στο χειρουργικό τραπέζι και ο πίνακας κινείται ή ο αναισθησιολόγος κινείται έτσι ώστε να βρίσκεται απέναντι από το πρόσωπο του ασθενούς. Αυτή η διάταξη επιτρέπει την πρόσβαση στην πρόσθια περιοχή των ώμων. Ο χειρουργός, ο βοηθός και η νοσοκόμα τρίβουν στέκονται πίσω από τον ώμο του ασθενούς. Η οθόνη παρακολούθησης και ο άλλος εξοπλισμός τοποθετούνται υπό γωνία προς την κεφαλή του τραπεζιού, έτσι ώστε ο χειρουργός να μπορεί να δει την οθόνη απευθείας. Ένα μεγάλο αυτοκόλλητο πλαστικό U-drape εφαρμόζεται κατά μήκος της σπονδυλικής στήλης του ασθενούς, στη βάση της γραμμής των μαλλιών και κάτω από το στήθος. Αυτό το κάλυμμα προστατεύει το πρόσωπο του ασθενούς και βοηθά στην απομόνωση του αναισθησιολόγου από το χειρουργικό πεδίο. Ο ώμος και ο εγγύς βραχίονας προετοιμάζονται και καλύπτονται για να επιτρέψουν την πρόσβαση στις πρόσθιες και οπίσθιες πλευρές της άρθρωσης. Ο ώμος πρέπει να ντυθεί με ένα χειρουργικό φράγμα (ένας κολλητικός τύπος αδιάβροχης επικάλυψης) για να τον σφραγίσει από οποιαδήποτε αποστειρωμένη περιοχή. Ένα αποστειρωμένο σφουγγάρι 4 × 4 ιντσών τοποθετείται πάνω από τα μασχαλιαία μαλλιά και σφραγίζεται με κουρτίνα.
Θέση Beach-Chair
Οι Skyhar, Altchek και Warren ανέφεραν τη χρήση της θέσης της παραλίας και της αναισθησίας που εμποδίζει την ενδοσκλενίνη για 100 αρθροσκοπήσεις ώμων. Παρατήρησαν ταχύτερη και ευκολότερη τοποθέτηση του ασθενούς, μειωμένο κίνδυνο νευροπραξιών επειδή δεν χρησιμοποιήθηκε έλξη, λιγότερη παραμόρφωση της ενδοαρθρικής ανατομίας της κάψας, βελτιωμένη κινητικότητα του βραχίονα του ασθενούς και ευκολότερη μετατροπή σε ανοιχτές διαδικασίες επειδή δεν απαιτούσαν την επανατοποθέτηση και την επαναπαρασκευή . Το μειονέκτημα αυτής της τεχνικής είναι η δυσκολία στην εργασία από οπίσθιες πύλες και μειωμένη εγκεφαλική αιμάτωση όταν προκαλείται υποτασική αναισθησία.
Στη θέση Beach Chair, μπορεί να χρησιμοποιηθεί είτε γενική αναισθησία είτε ενδοσκελένη. Με ένα μπλοκ interscalene, ο ασθενής είναι ξύπνιος και μπορεί να βοηθήσει στον έλεγχο του κεφαλιού του. Ένα εμπορικά διαθέσιμο εξάρτημα “beach-chair” χρησιμοποιείται για καλύτερο έλεγχο της κεφαλής, του λαιμού και του κορμού του ασθενούς και αυξάνει την πρόσβαση στον οπίσθιο ώμο. Ένας βοηθός μπορεί να ελέγξει τον βραχίονα, ή μπορεί να χρησιμοποιηθεί ένα αποστειρωμένο εξάρτημα τοποθέτησης βραχίονα.
Όταν ο ασθενής έχει τοποθετηθεί, προετοιμαστεί και ντυθεί, τα οστέινα ανατομικά ορόσημα και οι προτεινόμενες τοποθεσίες πύλης αναγνωρίζονται και σκιαγραφούνται με ένα στυλό σήμανσης δέρματος (Εικ. 49-4). Οι θέσεις των οστών που σημειώνονται είναι οι πρόσθιες, πλευρικές και οπίσθιες γωνίες ή τα όρια του ακρομίου. τη σπονδυλική στήλη της ωμοπλάτης. την περιφερική κλείδα και την ακρομικυκλική άρθρωση · και η διαδικασία κορακοειδούς. Οι συνήθεις ιστότοποι πύλης που επισημαίνονται είναι οι οπίσθιες, anteroinferior, anterosuperior και πλευρικές πύλες.
Όπως στο γόνατο, ένα λοξό αρθροσκόπιο 4 mm, 30 μοιρών, με μια μικρή γέφυρα που επιτρέπει την εισροή υγρών και εναλλάξιμους σωληνίσκους, χρησιμοποιείται για τη συνήθη αρθροσκόπηση. Συνήθως, αυτό το αρθροσκόπιο επιτρέπει την προβολή ολόκληρης της άρθρωσης του ώμου με χειρισμό του βραχίονα. Περιστασιακά, ένα αρθροσκόπιο 70 βαθμών βελτιώνει την πρόσβαση στον πρόσθιο γλενοειδές και στον κατώτερο γλονοσωμικό σύνδεσμο, ο οποίος είναι ζωτικής σημασίας για την αρθροσκοπική καψουλογραφία.
Έλεγχος της αιμορραγίας κατά την αρθροσκόπηση
Η αιμορραγία μπορεί να είναι ένα ενοχλητικό εμπόδιο κατά τη διάρκεια της αρθροσκόπησης του ώμου, επειδή τα επίπεδα ιστού που διαπερνούνται από το αρθροσκόπιο και τα όργανα είναι πολύ παχύτερα και πιο αγγειακά από τα επίπεδα στο γόνατο και δεν μπορεί να χρησιμοποιηθεί ένα τουρνουά. Εκτός από τη χρήση μιας συσκευής αρθροσκοπικών ηλεκτροκαυτηρίων, τρεις τεχνικές μπορούν να βοηθήσουν στον έλεγχο της ενδοαρθρικής αιμορραγίας. Η πρώτη τεχνική είναι να χρησιμοποιήσετε μια αντλία αρθροσκοπίας για εισροή, διατηρώντας μια σταθερή ροή υγρού και πίεση 60 έως 70 mm Hg. Η εισροή μπορεί να γίνει μέσω της θήκης αρθροσκόπησης εάν χρησιμοποιείται σωληνίσκος εισροής 6 mm. Περιστασιακά με ακρομιποπλαστικά, μπορεί να ενδείκνυται η χρήση ξεχωριστού σωλήνα εισροής για την αντλία αρθροσκόπησης. Lee et αϊ. μέτρησε την ενδομυϊκή δελτοειδή πίεση με τον καθετήρα σχισμής σε 24 ασθενείς που υποβλήθηκαν σε αρθροσκόπηση ώμου. Οι πιέσεις έφτασαν παροδικά 50 mm Hg όταν χρησιμοποιήθηκε αντλία έγχυσης. Σε όλους τους ασθενείς, οι πιέσεις επέστρεψαν στο φυσιολογικό εντός 30 λεπτών μετά τη χειρουργική επέμβαση, παρόλο που οι ώμοι παρέμειναν κλινικά πρησμένοι και τεταμένοι για μεγαλύτερο χρονικό διάστημα. Οι Ogilvie-Harris και Boynton, σε μια αναφορά 25 αρθροσκοπικών διαδικασιών ώμου (20 ακρομιποπλαστικές), ανέφεραν ότι οι πιέσεις αυξήθηκαν από μια βασική γραμμή 12 mm Hg σε 120 mm Hg, αλλά μέσα σε 4 λεπτά από τη λήξη της διαδικασίας οι πιέσεις επανήλθαν στο φυσιολογικό. Κανένας ασθενής δεν είχε ηλεκτρομυογραφικά στοιχεία μυϊκής βλάβης. Η χρήση αντλίας έγχυσης φαίνεται να είναι μια ασφαλής επιλογή για την αρθροσκόπηση ώμου.
Ένα δεύτερο μέτρο είναι η προσθήκη 1 mL επινεφρίνης 1: 1000 σε κάθε σάκο ποτιστικού 3000 mL, εάν ο ασθενής έχει σταθερή πίεση και δεν έχει καρδιακές αντενδείξεις. Δεν έχουμε αντιμετωπίσει αναισθητικά προβλήματα με αυτό το μείγμα. Η τελική τεχνική, και ίσως η πιο αποτελεσματική, είναι η χρήση υποτασικής αναισθησίας, με συστολική αρτηριακή πίεση περίπου 90 έως 100 mm Hg. Όταν είναι δυνατόν, πρέπει να διατηρείται κλίση πίεσης συστολικής προς αντλία περίπου 30 mm Hg. Σε ηλικιωμένους ασθενείς, ιδιαίτερα με θέση στην παραλία-καρέκλα, ενδέχεται να μην συνιστάται υποτασική αναισθησία.
Εξαγγείωση υγρών
Η εξαγγείωση υγρών είναι επίσης περισσότερο πρόβλημα κατά την αρθροσκόπηση του ώμου από ό, τι κατά την αρθροσκόπηση γόνατος. Το αυξημένο βάθος του ιστού που διασχίζει καθιστά δύσκολη την επανένταξη των σωληνίσκων. Ο ιστός είναι τραυματισμένος, ή «νέες» πύλες δημιουργούνται με επακόλουθα περάσματα, και η εξαγγείωση υγρών επιδεινώνεται. Οι καθιερωμένες πύλες πρέπει να συντηρούνται από ένα εναλλάξιμο σύστημα σωληνίσκων ή από σωληνίσκους με λαστιχένια διαφράγματα που κλείνουν κατά την ανταλλαγή οργάνων. Διαδικασίες όπως η υποκρωμική αποσυμπίεση είναι εξωσωματικές, και η εξαγγείωση υγρού μπορεί να εκφραστεί.
Τοποθέτηση πύλης
Ο αριθμός των περιγραφόμενων αρθροσκοπικών πυλών για τον ώμο έχει αυξηθεί σημαντικά καθώς οι χειρουργικές επεμβάσεις ώμων έχουν γίνει πιο περίπλοκες. Η ονοματολογία για διάφορες πύλες συχνά προκαλεί σύγχυση επειδή οι συγγραφείς έχουν χρησιμοποιήσει τους ίδιους περιγραφικούς όρους για ανατομικά διαφορετικούς ιστότοπους πύλης. Πριν από την κατασκευή αρθροσκοπικών πυλών, απαιτείται πλήρης κατανόηση της τοπικής ανατομίας για την πρόληψη βλάβης σε νευροαγγειακές δομές
Οι αρθροσκοπικές πύλες μπορούν να δημιουργηθούν στις αρθρώσεις του γλενοϋδραυλικού, του υποακρομετρικού και του ακρομικυκλικού κόλπου. Οι πύλες αρθρώσεων με γλουνοσωλήνες μπορούν να κατασκευαστούν οπίσθια, ανώτερη και πρόσθια. οι πύλες των υποακρομυϊκών αρθρώσεων τοποθετούνται πρόσθια, οπίσθια και πλευρικά. και η ακρομικυκλική άρθρωση μπορεί να προσεγγιστεί από τον υποακρομιακό χώρο πρόσθια ή οπίσθια. Κατά την κατασκευή αρθροσκοπικών πυλών, ειδικά εάν μελετάται μια πύλη βοηθητικών οργάνων, είναι απαραίτητη η κατάλληλη γωνία και απόσταση των πυλών.
Οι πρόσθιες και οπίσθιες πύλες είναι οι δύο κύριες πύλες για την αρθροσκόπηση της ακρομικυκλικής άρθρωσης. Αυτές οι πύλες είναι τοποθετημένες ακριβώς πρόσθια και οπίσθια από τον ανώτερο ακρομικυκλικό σύνδεσμο για τη διατήρηση αυτής της δομής. Εάν έχει προγραμματιστεί αρθροσκόπηση της ακρομικυκλικής άρθρωσης, θα πρέπει να εισαχθεί σπονδυλική βελόνα 18-gauge στην άρθρωση αυτή στην αρχή της διαδικασίας, διότι η εκ του τραύματος υγρό κατά τη διάρκεια του ώμου και η υποακρομιακή αρθροσκόπηση καθιστούν δύσκολη τη μετέπειτα αναγνώριση αυτής της άρθρωσης.
Οπίσθια πύλη
Η οπίσθια πύλη είναι η κύρια πύλη εισόδου για την αρθροσκόπηση ώμου. Επιτρέπει την εξέταση των περισσότερων αρθρώσεων και βοηθά στην τοποθέτηση των επόμενων πυλών. Αυτή η πύλη βρίσκεται περίπου 2 έως 3 cm κατώτερη και 1 cm στο μέσο της οπίσθιας άκρης του ακρομίου. Μερικοί χειρουργοί τοποθετούν την οπίσθια πύλη 1,5 cm κάτω και 1 cm στη μέση της οπίσθιας γωνίας. Και οι δύο τοποθεσίες προσπαθούν να περάσουν από το οπίσθιο «μαλακό σημείο» μεταξύ του υπέρυθρου και των μικρών μυών. Τοποθετώντας την πύλη 1 cm στο μέσο του οπίσθιου ακρομίου, η πύλη μπορεί να κατασκευαστεί περίπου παράλληλα με την γλονοειδή αρθρική επιφάνεια, κάνοντας ευκολότερη τη διέλευση του αρθροσκοπικού οργάνου στο πρόσθιο τμήμα της άρθρωσης. Για να εντοπίσετε αυτό το σημείο, τοποθετείτε ένα χέρι στο πάνω μέρος του ώμου και ψηλάφετε τη διαδικασία της κορακοειδούς με το δείκτη ή το μακρύ δάχτυλο και το οπίσθιο μαλακό σημείο με τον αντίχειρα. Περιστρέφοντας τον βραχίονα με το αντίθετο χέρι, η οπίσθια γραμμή αρθρώσεων του γλονοσωματίου μπορεί συχνά να βρίσκεται με τον αντίχειρα. Εάν μελετηθεί μια διαδικασία οπίσθιας επικάλυψης ή εάν είναι απαραίτητες δύο οπίσθιες πύλες, η πύλη κατασκευάζεται 3 έως 3,5 cm κατώτερα σύμφωνα με την ακρομετρική ακμή. Μια οπίσθια πύλη posterosuperior μπορεί να γίνει 1,5 εκατοστά κατώτερη και ελαφρώς πλευρική στο ακρόμιο. Η κατάλληλη γωνία επαληθεύεται με νωτιαία βελόνα πριν από την τομή του δέρματος.
Οπίσθια Πύλη
Ο Skyhar περιέγραψε μια αξεσουάρ οπίσθια πύλη για τον σωληνίσκο εισροής κατά τη διάρκεια της αρθροσκόπησης στη θέση της παραλίας. Αυτή η πύλη βρίσκεται περίπου 2 cm πάνω από την οπίσθια μασχαλιαία πτυχή και εισέρχεται στην άρθρωση στην μασχαλιαία εσοχή. Πιστεύουν ότι εφ ‘όσον η πύλη δεν κατευθύνεται ακονίως, το μασχαλιαίο νεύρο και η οπίσθια βραχίονα της περιφερικής αρτηρίας είναι ασφαλείς.
Το υπεραγγειακό νεύρο εισέρχεται στον μυ του υπέρσπαστου κατά μήκος 2 εκατοστά στο οπίσθιο άκρο του γλενοειδούς. Παρόλο που το νεύρο συχνά έχει αφαιρεθεί καθώς λυγίζει γύρω από τη βάση της ωμοπλάτης στον αυχένα του γλενοειδούς, το αμβλύ τροκάρ δεν πρέπει να μετακινείται μεσολαβητικά στον αυχένα λόγω φόβου βλάβης του νεύρου. Αυτό το νεύρο κινδυνεύει περισσότερο με αρθροσκοπικές κάψουλες Bankart. Οι άλλες νευροαγγειακές δομές στην περιοχή είναι το μασχαλιαίο νεύρο και η οπίσθια περιφερική χυμική αρτηρία, οι οποίες εισέρχονται στον οπίσθιο ώμο από την μαστίγια μέσω του τετραγωνικού χώρου. Πρέπει να απέχουν περίπου 3 cm από την οπίσθια πύλη
Πλευρικές, Posterolateral και Anterolateral Πύλες
Η πλευρική πύλη είναι η πρωταρχική λειτουργική πύλη για τον υποκρωματικό χώρο. Βρίσκεται 3 εκατοστά πλευρικά στο πλευρικό άκρο του ακρομίου και περνά μέσω του δελτοειδούς μυ. Κάποιος πρέπει να διασφαλίσει ότι τα όργανα μπορούν να χρησιμοποιηθούν και να μην εμποδίζονται από την πρόσκρουση στην πλευρική ακρομετρική άκρη. Κατά την προώθηση του σωληνίσκου, αρχικά κατευθύνεται προς τα κάτω και προς το tuberosity για να εισέλθει στην πλευρική έκταση του θύρου, επιτρέποντας την πλήρη προβολή και την ευκολία των οργάνων. Οι πύλες αξεσουάρ μπορούν να τοποθετηθούν σε απόσταση πρόσθια ή οπίσθια όποτε απαιτείται. Το μασχαλιαίο νεύρο βρίσκεται περίπου 5 εκατοστά μακριά από το πλευρικό άκρο του ακρομίου.
Η αρθροσκόπηση του υποκρωμικού χώρου συνήθως μπορεί να πραγματοποιηθεί μέσω της αρχικής οπίσθιας πύλης και της κεντρικής πρόσθιας πύλης. Οι σωληνίσκοι ανακατευθύνονται εύκολα στον θύλακα από τις ίδιες τομές του δέρματος, αφού περάσουν μέσω του δελτοειδούς μυ.
Όταν περνάτε τον πρόσθιο σωληνίσκο, η απαλή ψηλάφηση με το άκρο του σωληνίσκου μπορεί να αποκαλύψει την έκταση του κορακοακριακού συνδέσμου, επιτρέποντας την ανακατεύθυνση του σωληνίσκου ακριβώς πλευρικά προς τον σύνδεσμο. Σε ένα πολύ μυώδες άτομο ή εάν η οπίσθια πύλη έχει τοποθετηθεί πολύ κατώτερα, μπορεί να απαιτείται νέα πύλη, 1,5 cm κατώτερη από το οπίσθιο ακρόμιο. Ο Burkhart περιέγραψε δύο πλευρικές πύλες για την επιδιόρθωση των ανώτερων οπισθίων οφθαλμικών βλαβών (SLAP). Ανάλογα με την τοποθεσία της διακοπής, χρησιμοποίησε μια εμπρόσθια πύλη, 1 cm πλάγια και οπίσθια από την εμπρόσθια γωνία του ακρομίου, ή μια οπίσθια πύλη, 1 cm πρόσθια και πλευρική προς την οπίσθια γωνία του ακρομίου.
Διαγνωστική αρθροσκόπηση και αρθροσκοπική ανατομία
Όπως και με την αρθροσκόπηση άλλων αρθρώσεων, είναι απαραίτητη η εμπεριστατωμένη γνώση των κύριων ανατομικών δομών γύρω από τον ώμο. Ο χειρουργός πρέπει να είναι εξοικειωμένος με την κανονική ανατομία για να εντοπίσει μη φυσιολογικές ή παθολογικές διαδικασίες. Με τον ασθενή να βρίσκεται στην πλευρική θέση, οι περισσότεροι χειρουργοί προτιμούν να προσανατολίζουν την κάμερα, έτσι ώστε η εικόνα στην οθόνη να αντιστοιχεί σε αυτήν τη θέση με το οριζόντιο γλονοειδές. Με τον ασθενή σε θέση παραθαλάσσιας καρέκλας, η γλοιοειδής αρθρική επιφάνεια φαίνεται γενικά στην κατακόρυφη θέση. η αρθροσκοπική κάμερα διατηρείται στην κανονική όρθια θέση της, διευκολύνοντας τον τριγωνισμό του οργάνου. Αρχικά, ένα αρθροσκόπιο 4 mm, 30 μοιρών εισάγεται μέσω της οπίσθιας πύλης και η εισροή τοποθετείται μέσω του αρθροσκοπικού περιβλήματος.
Κατά την είσοδο της άρθρωσης, ο τένοντας του δικέφαλου βρίσκεται και χρησιμοποιείται ως ορόσημο για προσανατολισμό κατά την αρχική αρθροσκοπική διαδικασία. Διατηρώντας τη φωτογραφική μηχανή στην κανονική όρθια θέση της, με τον ασθενή στην πλευρική θέση του ντεκόπι, το γλενοειδές προσανατολίζεται σε οριζόντιο επίπεδο. Η αρθροσκοπική εξέταση του ώμου πρέπει να γίνεται με ακριβή, μεθοδικό και αναπαραγώγιμο τρόπο. Εάν ο ασθενής βρίσκεται στην πλάγια θέση, η συστηματική εξέταση ξεκινά με την παρατήρηση του ανώτερου τμήματος της άρθρωσης του ώμου ή του τένοντα δικέφαλου και του γλονοειδούς αρθρικού χόνδρου
Καθώς το αρθροσκόπιο προωθείται στην άρθρωση, φαίνονται οι αρθρικοί χόνδροι του γλενοειδούς και της χυμικής κεφαλής. Η χυμική κεφαλή μπορεί να φανεί καλύτερα περιστρέφοντας εσωτερικά και εξωτερικά τον ώμο, παρατηρώντας για χονδρομαλακία ή τραυματικές βλάβες στην αρθρική επιφάνεια. Στην γλονοειδή αρθρική επιφάνεια, μια τρύπα σε μια περιοχή λεπτού αρθρικού χόνδρου στο κέντρο μπορεί να φαίνεται ότι είναι ένα ελάττωμα, αλλά είναι ένα φυσιολογικό ανατομικό εύρημα. Καθώς το αρθροσκόπιο προωθείται πρόσθια, οι ανώτερες και κατώτερες επιφάνειες του τένοντα δικέφαλου, η άγκυρα του δικέφαλου και το ανώτερο όριο αξιολογούνται προσεκτικά για ενδείξεις μερικής σχισίματος. Μπορεί να παρατηρηθεί αλλοίωση SLAP και πρέπει να διερευνηθεί για να προσδιοριστεί η σταθερότητα. Αυτός ο τραυματισμός στην άγκυρα του τένοντα δικέφαλου στην ανώτερη προσκόλληση του χειμώνα προκαλείται από τραυματισμό τύπου έλξης από ρίψη ή από πτώση στο άκρο που οδηγεί σε ανώτερη μετάφραση του βραχίονα έναντι του εργαστηριακού συμπλέγματος δικέφαλου. Το αρθροσκόπιο προωθείται πάνω από το πρόσθιο όριο, το μαλακό σημείο που οριοθετείται από τον τένοντα δικέφαλου κοντά, τον τένοντα υποκαψουλίου απομακρυσμένα, και την αρθρική επιφάνεια του γλενοειδούς κατώτερα. Θα πρέπει να παρατηρείται αρθρίτιδα ή φθορά στην πρόσθια κάψουλα, που υποδηλώνει επαναλαμβανόμενο τραύμα ή φλεγμονώδη κατάσταση. Ο τένοντας του subscapularis μπορεί επίσης να ξεφτιστεί ή να καταστραφεί. Ο ανώτερος γλονοσωματικός σύνδεσμος, που συχνά είναι μια στοιχειώδης δομή, μπορεί να παρατηρηθεί πολύ κατώτερος από τον τένοντα του δικέφαλου.
Ανάλογα με τη διαδικασία, μια πρόσθια πύλη κατασκευάζεται στο μαλακό σημείο χρησιμοποιώντας μια τεχνική εκτός-προς-μέσα (antegrade). Εάν είναι απαραίτητες οι πύλες αξεσουάρ, η τοποθέτησή τους πρέπει να αποφασιστεί πριν από την αρχική πύλη. Ο σωληνίσκος τοποθετείται στην άρθρωση. Εάν χρησιμοποιείται μεταλλικός σωληνίσκος, ένα αμβλύ τροκάρ μπορεί να χρησιμοποιηθεί ως ανιχνευτής ή μπορεί να χρησιμοποιηθεί ένας σωληνίσκος μίας χρήσης με καθετήρα για την ανίχνευση των πρόσθιων δομών. Το σύμπλοκο Buford ανιχνεύεται και αξιολογείται, και το πρόσθιο όγκο εξετάζεται για ξεφλούδισμα ή απόσπαση που δείχνει αστάθεια ώμου. Απαιτείται μια διεξοδική κατανόηση της πρόσθιας ανατομίας για την αξιολόγηση των διαφόρων περιπλοκών του γλyνοειδούς φάσματος, το οποίο, σύμφωνα με τον Detrisac και τον Johnson, ποικίλλει από ένα λεπτό, σταθερά προσαρτημένο εργαστήριο στην άκρη της ωμογλύνης έως ένα παχύρρευστο δακτύλιο τύπου μηνίσκου που εκτείνεται περιφερειακά γύρω από την άρθρωση. Οι παραλλαγές μπορεί να περιλαμβάνουν μερική επικάλυψη του φάσματος πρόσθια, οπίσθια ή ανώτερη με ένα σφήνα τύπου φάσματος που εκτείνεται πάνω από την αρθρική επιφάνεια, ή μια υποβραχιόνια οπή στην οποία το φάσμα πάνω από τη μεσαία ωμογλύνη εγκοπή διαχωρίζεται από την ωμογλύνη περιθώριο. Αυτές δεν είναι παθολογικές καταστάσεις. Σύμφωνα με τον Detrisac και τον Johnson, εμφανίζονται σε περίπου 80% των ασθενών με ανώτερο σφήνα τύπου labra.
Ο Snyder περιέγραψε μια άλλη ανατομική παραλλαγή σε αυτόν τον τομέα, το λεγόμενο συγκρότημα Buford. Ο κορδονωτός μεσαίος γλονοσωματικός σύνδεσμος, ο οποίος συνήθως διασχίζει τον υποκεφαλικό τένοντα και εισάγει στην ωμογλύνη λαιμό στη θέση των 2 η ώρα, εισάγει απευθείας στον τένοντα του δικέφαλου, αφήνοντας μια γυμνή περιοχή στην ωμογλύνη.
Το αρθροσκόπιο κατευθύνεται τώρα να βλέπει πιο κατώτερα για την εξέταση της πρόσθιας ζώνης του κατώτερου γλονοσωματικού συνδέσμου και του μεσαίου γλονοσωματικού συνδέσμου. Κανονικά, η πρόσθια λωρίδα του κατώτερου γλονοσωματικού συνδέσμου προσκολλάται στον γλανοειδή λαιμό μεταξύ των θέσεων 2 η ώρα και 4 η ώρα. Η πρόσθια κάψουλα αποτελείται συνήθως από τρεις διακριτούς συνδέσμους με διακριτές συνδέσεις. Αυτό το κλασικό σχέδιο έχει περιγραφεί στα δύο τρίτα των ασθενών που εξετάστηκαν. Άλλες παραλλαγές περιλαμβάνουν ένα μεσαίο καλώδιο, μια συμβολή του μεσαίου γλονοσωματικού συνδέσμου με τον κατώτερο γλονοσωματικό σύνδεσμο και μια πλήρη απουσία των συνδέσμων. Είναι σημαντικό να σημειωθεί το μέγεθος του διαστήματος του περιστροφικού διαστήματος. Ένα διάκενο μεγαλύτερο από 1 cm που μετράται δίπλα στο γλενοειδές σε συνδυασμό με ένα σημάδι 2+ έως 3+ sulcus θα πρέπει να επιδιορθώνεται χειρουργικά όταν το απαιτούν τα συμπτώματα.
Καθώς το αρθροσκόπιο περνά μέσα στον κατώτερο θύλακα, οι γλονοσωματικοί σύνδεσμοι και το φάσμα μπορούν να εξεταστούν περιστρέφοντας τον φακό πίσω προς το ανώτερο γλενοειδές . Τα αποδεικτικά στοιχεία αστάθειας περιλαμβάνουν αρθρίτιδα, ξεφλούδισμα, χαλαρά σώματα ή αποκόλληση του μαστού. Με τη χρήση του τροκάρ και του αποφρακτήρα στην πρόσθια πύλη, η βραχιόνια κεφαλή μπορεί να ανυψωθεί απαλά από το γλενοειδές για να αξιολογηθεί περαιτέρω η καψολολιακή προσκόλληση. Εάν η κάψουλα και το φάσμα φαίνεται να συρρικνωθούν μεσολαβικά στον αυχένα, θα πρέπει να γίνει προσεκτική ψηλάφηση για να αποκλεισθεί ένα πρόσθιο αυχενικό αυχενικό περιθωριακό απόσπασμα μανικιού όπως περιγράφεται από τον Neviaser. Αυτή η βλάβη συμβαίνει όταν μια πρόσθια υπερχείλιση οδηγεί σε μερική αποκόλληση και κατώτερη απόσυρση του συμπλέγματος καψουλολάμπρα. Η προσεκτική αξιολόγηση θα πρέπει να καθορίσει εάν αυτή η νέα προσάρτηση είναι πιο απομακρυσμένη στον λαιμό από την κανονική συνδετική σύνδεση. Εάν υπάρχει διακοπή του καψουλιώδους συμπλόκου ενδεικτικό μιας βλάβης Bankart, θα πρέπει να προσδιοριστεί η αντοχή και η ακεραιότητα των συνδέσμων και θα πρέπει να αναζητηθούν ενδείξεις επαναλαμβανόμενης έκτασης εάν εξεταστεί οποιοσδήποτε τύπος αρθροσκοπικής διαδικασίας. Πρέπει να προσδιοριστεί η ευκολία με την οποία το αρθροσκόπιο μπορεί να μετακινηθεί από ανώτερο σε κατώτερο στην άρθρωση. Εάν η μετακίνηση του πλαισίου προς τα εμπρός είναι εύκολη με τον βραχίονα ελαφρώς περιστρεφόμενος εξωτερικά, το “σημάδι μετάβασης” του Warren υποδηλώνει γενικευμένη χαλαρωτική χαλαρότητα που πρέπει να διορθωθεί κατά τη διάρκεια οποιασδήποτε διαδικασίας σταθεροποίησης. Εξετάζεται η κάψουλα προσκόλληση στην υγρασία. Το αρθροσκόπιο αποσύρεται ελαφρώς για να εξεταστεί η οπίσθια αρθρική επιφάνεια του οπίσθιου βραχίονα για χονδρομαλακία και το οπίσθιο φάσμα για ξεφλούδισμα ή μερική διακοπή, και οι δύο υποδεικνύουν αστάθεια στον ώμο. Το πεδίο μετακινείται πίσω προς τον τένοντα δικέφαλου για να ολοκληρωθεί ο κύκλος.
Οι ανώτερες και κατώτερες επιφάνειες του τένοντα δικέφαλου αξιολογούνται όσο το δυνατόν περισσότερο στο διάστημα περιστροφικού. Χρησιμοποιώντας τον ανιχνευτή μέσω της πρόσθιας πύλης, ένα τμήμα του δικέφαλου μπορεί να συρρικνωθεί στην άρθρωση για να αξιολογηθεί για αρθρίτιδα ή μερικό σχίσιμο πιο μακριά στον βραχίονα. Κάμψη του αγκώνα και μειωμένη πρόσφυση υποβοήθηση με αυτόν τον ελιγμό. Ο φακός κατευθύνεται ανώτερα στην περιστροφική μανσέτα, και η εισαγωγή της μανσέτας στο tuberosity αξιολογείται προσεκτικά ως προς το ξεφλούδισμα, το μερικό σχίσιμο του περιστροφικού μανικιού και τα αποδεικτικά στοιχεία ασβεστοποίησης καθώς ο βραχίονας περιστρέφεται απαλά εσωτερικά και εξωτερικά . Το αρθροσκόπιο ακολουθεί τον τένοντα μεσοδιάστημα, αξιολογώντας την αρθρίτιδα, τη φθορά ή τη διακοπή. Ακριβώς μέσα από την εισαγωγή στο tuberosity, μπορεί να υπάρχει ημικυκλική ράχη ινών. Αυτή είναι η περιστρεφόμενη αψίδα περιστροφής και είναι ένα φυσιολογικό εύρημα. Η φθορά ή η μερική δακρύρροια της περιστροφικής μανσέτας πρέπει να αξιολογούνται εξετάζοντας το πάχος με έναν καθετήρα.
Ειδικές αρθροσκοπικές χειρουργικές επεμβάσεις
Αφαίρεση ξένων σωμάτων
Κατά τη διάρκεια αρθροσκόπησης ώμων συναντώνται περιστασιακά χαλαρά σώματα. Μερικές φορές μπορούν να αφαιρεθούν μικρές από την άρθρωση με αναρρόφηση σε σωληνίσκο εκροής μεγάλου διαμετρήματος. Συχνά αυξάνοντας τον ρυθμό εισροής, η άρθρωση μπορεί να υποβληθεί σε ηλεκτρική σκούπα χωρίς ηλεκτρική αναρρόφηση.
Συνοκτοκτομή
Το αρθροσκόπιο επιτρέπει σχεδόν πλήρη επιθεώρηση της άρθρωσης του ώμου και μπορεί να χρησιμοποιηθεί επιτυχώς για επιλεκτική βιοψία του αρθρικού. Μια σχεδόν συνολική συνανοκτομή είναι δυνατή χρησιμοποιώντας το αρθροσκόπιο χωρίς την εξουθενωτική διακοπή του δελτοειδούς ή του περιστροφικού μανικιού. Προτιμάται η πλευρική θέση του ντάμπινγκ με τον προσβεβλημένο βραχίονα να αιωρείται στην έλξη του δέρματος και η τεχνική τριών πυλών (πρόσθια, οπίσθια και ανώτερη) επιτρέπει συνήθως πλήρη πρόσβαση. Τα ανώτερα και πρόσθια τμήματα της άρθρωσης επιτυγχάνονται με χειρουργικά όργανα τοποθετημένα μέσω της πρόσθιας πύλης και του αρθροσκοπίου στην οπίσθια ή ανώτερη πύλη. Τα οπίσθια και ανώτερα τμήματα της άρθρωσης επιτυγχάνονται με τα λειτουργικά όργανα στην οπίσθια πύλη και το αρθροσκόπιο στην πρόσθια ή ανώτερη πύλη. Για την εμπλοκή της κατώτερης εσοχής, μπορεί να είναι απαραίτητες οι βοηθητικές οπίσθιες και κατώτερες πύλες λειτουργίας. Απαιτούνται μηχανοκίνητοι αρθρικοί ανιχνευτές για επαρκή αρθροσκοπική συνανοκτομή. Οι λεπίδες μεγάλης διαμέτρου (> 5 mm) επιτρέπουν αποτελεσματικότερη εκτομή του αρθρικού ιστού. Η διατήρηση πίεσης συστολικής προς άρθρωση 30 mm Hg ή μικρότερη και η προσθήκη 1 αμπούλας επινεφρίνης στον σάκο αρθροσκοπίας 3-L βοηθά στη διατήρηση της καθαρής όρασης.
Αποχέτευση και αποσυμφόρηση
Όπως και στο γόνατο, το αρθροσκόπιο έχει προταθεί για αποστράγγιση και αποβράδιση σηπτικής άρθρωσης ώμου. Ωστόσο, έχουν αναφερθεί λίγες κλινικές μελέτες. Το Arthroscopic débridement (1) βελτιώνει την επιθεώρηση, την άρδευση και την υβριδισμό σε σύγκριση με πολλαπλές αναρροφήσεις βελόνας. (2) επιτρέπει τη διάσπαση των ενδοαρθρικών τοποθεσιών. (3) μειώνει την πιθανότητα μετεγχειρητικών ουλών και δυσκαμψίας που εμφανίζονται μετά από επίσημες αρθροτομίες. και (4) μπορεί να γίνει αρκετές φορές εάν είναι απαραίτητο. Μια αντενδείξεις για αρθροσκοπική διάβρωση είναι γειτονικό απόστημα μαλακού ιστού.
Επισκευή δακρύων Labral
Το γλανοειδές φάσμα αποτελείται από πυκνούς ινοκάρτιγους ιστούς και μερικές ελαστικές ίνες. Στην εσωτερική πλευρά, το φάσμα είναι συνεχές με τον χόνδρο υαλίνης του γλενοειδούς, και στην εξωτερική πλευρά, είναι συνεχής με τον ινώδη ιστό της κάψουλας. Η κάψουλα και οι σύνδεσμοι του ώμου, συμπεριλαμβανομένου του τένοντα δικέφαλου, συνδέονται και γίνονται μέρος του γλονοειδούς φάσματος, το οποίο προσκολλάται στο γλενοειδές. Το εργαστήριο περιβάλλει το γλενοειδές, αυξάνοντας το βάθος του γύρω από την υγρασία και παρέχει αυξημένη σταθερότητα. Η Saha έχει δείξει ότι η προσθήκη του γλονοειδούς φάσματος αυξάνει την επιφάνεια του γλενοειδούς στο 75% της χυμικής κεφαλής κάθετα και στο 57% στην οριζόντια κατεύθυνση. Οι Karzel et al., Σε βιομηχανική δοκιμή δειγμάτων ώμου πτώματος, έδειξαν ότι το φάσμα επηρεάζει την κατανομή των τάσεων επαφής όταν εφαρμόζεται συμπιεστικό φορτίο στον ώμο στους 90 βαθμούς απαγωγής.
Οι πιο συνηθισμένοι μηχανισμοί τραυματισμού του ανώτερου οστού (βλάβες SLAP) είναι εξωγενείς δευτερογενείς λόγω έλξης στο άνω άκρο και εγγενείς κατά τη διάρκεια της κίνησης ρίψης, ο οποίος επίσης παράγει πρόσφυση στην άγκυρα του δικέφαλου. Ένας δεύτερος μηχανισμός τραυματισμού που πρότειναν οι Burkhart και Morgan είναι η στρεπτική απομάκρυνση του οπίσθιου ανώτερου οσφυϊκού λίθου κατά τη διάρκεια της φάσης κοκκοποίησης. Η συμπίεση, η διάτμηση και οι εκφυλιστικές αλλαγές που σχετίζονται με μειωμένη περιφερική αγγείωση και ηλικία αυξάνουν την πιθανότητα των δακρυϊκών δακρύων.
Για να διευκολύνει τον εντοπισμό του σημείου του τραυματισμού του λαιμού, το γλονοειδές όριο έχει χωριστεί σε έξι περιοχές: (1) το ανώτερο όριο, (2) το πρόσθιο όριο πάνω από τη μεσαία γλουνοειδή εγκοπή, (3) το πρόσθιο όριο κάτω από την εγκοπή του μεσογλοειδούς, ( 4) το κατώτερο φάσμα, (5) το οπίσθιο φλοιό και (6) το οπίσθιο φάσμα (εικ. 49-8). Έχουν διατυπωθεί πολλοί μηχανισμοί τραυματισμού, όπως συμπίεση, εξώθηση, πρόσφυση, διάτμηση και χρόνιες εκφυλιστικές αλλαγές. Το μοτίβο δακρύων μπορεί να περιγραφεί από την αρθροσκοπική του εμφάνιση, παρόμοια με τα μηνίσια δάκρυα στο γόνατο. Οι συνηθισμένοι τύποι δακρύων περιλαμβάνουν πτερύγιο, λαβή κάδου, χωριστές μη αποκολλημένες, εκφυλιστικές και αλλοιώσεις SLAP. Οι βλάβες που βρίσκονται πάνω από τον ισημερινό του γλενοειδούς (μια γραμμή που σχηματίζεται μεταξύ των θέσεων 3 η ώρα και 9 η ώρα επί του γλενοειδούς) συχνά σχετίζονται με περιστροφική μανσέτα ή ασθένεια δικέφαλου. Οι βλάβες που βρίσκονται κάτω από τον ισημερινό, οι πιο συνηθισμένες, μη αποσπασμένες βλάβες πρόσθια και οπίσθια, είναι ιδιαίτερα υποδηλωτικές για αστάθεια των ώμων.
Οι Andrews και Carson ανέφεραν 88% καλά ή άριστα αποτελέσματα μετά από αρθροσκοπική αφαίρεση των στεφανιαίων αλλοιώσεων στους αθλητές. Μακροχρόνιες μελέτες παρακολούθησης της υβριδισμού στο εργαστήριο έδειξαν, ωστόσο, ότι τα αποτελέσματα επιδεινώνονται με την πάροδο του χρόνου. Ο Altchek. Σε μια μελέτη των αλλοιώσεων του επιχείλιου χόνδρου, διαπίστωσαν ότι το 72% των ασθενών σημείωσε ανακούφιση των συμπτωμάτων κατά το πρώτο έτος μετά τη χειρουργική επέμβαση, αλλά σε παρακολούθηση 2 ετών μόνο το 7% είχε σημαντική ανακούφιση. Ο Cordasco αξιολόγησε 52 ασθενείς με βλάβες των χειρουργικών λαθών και διαπίστωσε ότι το 70% με ανώτερες βλάβες της χειρουργικής επέμβασης και όλοι με βλάβες στους οπισθία ή οπισθία είχαν αστάθεια όταν εξετάστηκαν υπό αναισθησία. Από τους ασθενείς με βλάβες που απομονώθηκαν στο ανώτερο όριο, το 78% είχε καλή ανακούφιση των συμπτωμάτων σε 1 έτος, αλλά αυτό μειώθηκε στο 63% στα 2 χρόνια. Κατέληξαν στο συμπέρασμα ότι η απόκρυφη αστάθεια συνδέεται με τα περισσότερα από αυτά τα δακρυϊκά δάκρυα και ότι η απογοήτευση μπορεί να ενδείκνυται για βραχυπρόθεσμη ανακούφιση σε ανταγωνιστικούς αθλητές ή σε ασθενείς που είναι πρόθυμοι να μειώσουν τις εναέριες δραστηριότητές τους.
Όπως και με τη χειρουργική του μηνίσκου στο γόνατο, η απομόνωση των δακρύων του μαστού πρέπει να είναι συντηρητική. Αφαιρούνται μόνο τα χαλαρά ή ξεφτισμένα τμήματα, επειδή η περαιτέρω εκτομή μπορεί να θέσει σε κίνδυνο τις προσκολλήσεις των γλονοσωματικών συνδέσμων και της κάψουλας και μπορεί να επηρεάσει τη λειτουργία του ρουλεμάν βάρους. Συνήθως, το ελαττωματικό ελάττωμα μπορεί να αφαιρεθεί με κοινά αρθροσκοπικά όργανα, όπως η μηχανοκίνητη ξυριστική μηχανή ή τα εργαλεία χειρός.
Η Snyder ταξινόμησε τις αλλοιώσεις SLAP σε τέσσερις βασικές ποικιλίες και μια πολύπλοκη ποικιλία που περιλαμβάνει συνδυασμό δύο ή περισσότερων από τις άλλες αλλοιώσεις SLAP. Αυτές οι περιγραφικές κατηγοριοποιήσεις χρησιμοποιούνται για τον προσδιορισμό εναλλακτικών θεραπειών και για την πρόβλεψη μακροπρόθεσμων αποτελεσμάτων. Οι βλάβες τύπου Ι, οι οποίες μπορούν να αντιμετωπιστούν με απλή υβριδισμό, περιγράφονται ως αποξήρανση του ανώτερου φάσματος με ένα στερεό προσάρτημα αγκύρωσης τένοντα δικέφαλου. Οι βλάβες τύπου II περιλαμβάνουν παθολογικές αποσπάσεις του μαστού και αγκύρωση δικέφαλου από το ανώτερο τμήμα του γλενοειδούς. Η αστάθεια του δικέφαλου-λαβρακίου αποδεικνύεται από μετατόπιση του λαιμού 3 mm ή περισσότερο με έλξη στον τένοντα δικέφαλου, αιμορραγία ή ινώδη κοκκοποίηση ιστού κατά την εισαγωγή με μακροχρόνιες βλάβες και ανώτερες αλλαγές στον αρθρικό χόνδρο. Σε μια μελέτη των Pagnani et al., Οι βλάβες τύπου II οδήγησαν σε σημαντική αύξηση της πρόσθιας πρόσθιας και της υπερο-κατώτερης μετάφρασης των γλονοσωματικών σε εργαστηριακό περιβάλλον. Ωστόσο, σε κλινικό περιβάλλον, αυτές οι βλάβες δεν φαίνεται να προκαλούν εμφανή αστάθεια, αν και είχαν ως αποτέλεσμα ήπια συμπτώματα αστάθειας. Οι βλάβες τύπου II πρέπει να επιδιορθωθούν για να αποφευχθεί περαιτέρω αποσταθεροποίηση του ώμου. Η αρθροσκοπική επιδιόρθωση έχει περιγραφεί από τους Snyder, Burkhart και Kim et al., Οι οποίοι χρησιμοποίησαν μια άγκυρα ράμματος και μια τεχνική δέσμευσης αρθροσκοπικών κόμπων για να προσεγγίσουν εκ νέου το φάσμα. Kim et αϊ. ανέφεραν 94% ικανοποιητικά αποτελέσματα σε ασθενείς ηλικίας 35 ετών και κάτω. Οι ασθενείς ηλικίας άνω των 50 ετών έχουν λιγότερες πιθανότητες για επούλωση και μεγαλύτερες πιθανότητες για δυσκαμψία και επίμονο πόνο. Αυτοί οι ασθενείς γενικά κάνουν καλύτερα με μια διαδικασία τενοντολογίας δικέφαλου
Οι βλάβες τύπου III, οι οποίες συμβαίνουν με το labrum τύπου meniscoid, είναι κάθετα δάκρυα εντός του labrum που παράγουν θραύσματα λαβής. Αυτά μπορούν να αποκοπούν, υπό την προϋπόθεση ότι η άγκυρα του δικέφαλου είναι σταθερά στερεωμένη στον υπεργλυκοειδές σωλήνα. Οι βλάβες τύπου IV είναι δάκρυα τύπου λαβής που εκτείνονται στον τένοντα του δικέφαλου. Αυτές οι αλλοιώσεις μπορούν επίσης να αποκοπούν εάν εμπλέκεται λιγότερο από το 30% του πάχους του τένοντα δικέφαλου. Ο Snyder πρότεινε ότι εάν εμπλέκεται περίπου το ένα τρίτο του τένοντα δικέφαλου, θα πρέπει να εξεταστεί η επισκευή ραμμάτων του τμήματος. Σε ηλικιωμένους ασθενείς, εάν εμπλέκεται περισσότερο από το ένα τρίτο του τένοντα, πρότεινε τη διόντωση δικέφαλου μετά την εκτομή του δακρυϊκού δακρύου. Τα σύνθετα δάκρυα που περιλαμβάνουν συνδυασμό δύο ή περισσοτέρων από τις προηγουμένως περιγραφείσες βλάβες θα πρέπει να αντιμετωπίζονται με επισκευή του τμήματος τύπου II εάν υπάρχει και εκτομή των άλλων βλαβών, υπό την προϋπόθεση ότι υπάρχει μια σταθερή άγκυρα δικέφαλου.
Το χειρουργημένο χέρι τοποθετείται σε ανάρτηση. Η παθητική εξωτερική περιστροφή του ώμου με το βραχίονα στο πλάι (όχι στην απαγωγή) και η κάμψη και η επέκταση του αγκώνα τονίζονται αμέσως. Οι ασθενείς που χρειάζονται οπίσθια καψουλοτομία ξεκινούν με οπίσθια οπίσθια κάψουλα («κοιλιακές εκτάσεις») την πρώτη μετεγχειρητική ημέρα. Η σφεντόνα διακόπτεται μετά από 3 εβδομάδες και ξεκινά η παθητική ανύψωση. Από την εβδομάδα 3 έως την εβδομάδα 6, η προοδευτική παθητική κίνηση όπως είναι ανεκτή επιτρέπεται σε όλα τα επίπεδα και ξεκινούν τεντώσεις του ύπνου σε ασθενείς που δεν είχαν οπισθογενέστερη καψουλοτομία. Από την εβδομάδα 6 έως την 16η εβδομάδα, οι ασκήσεις διατάσεων και ευελιξίας συνεχίζονται. Η παθητική οπίσθια οπίσθια κάψουλα συνεχίζεται, όπως και η εξωτερική περιστροφή που εκτείνεται κατά την απαγωγή. Οι ασκήσεις ενδυνάμωσης για την περιστροφική μανσέτα, τους σταθεροποιητές ωμοπλάτης και το δελτοειδές ξεκινούν στις 6 εβδομάδες. Η ενίσχυση του δικέφαλου ξεκινά 8 εβδομάδες μετεγχειρητικά.
Σε 4 μήνες, οι αθλητές ξεκινούν ένα πρόγραμμα ρίψης διαστήματος σε επίπεδη επιφάνεια. Συνεχίζουν ένα πρόγραμμα τεντώματος και ενίσχυσης, με ιδιαίτερη έμφαση στην οπίσθια κάψουλα. Σε 6 μήνες, οι στάμνες μπορεί να αρχίσουν να ρίχνουν πλήρη ταχύτητα και σε 7 μήνες τους επιτρέπεται να ρίχνουν πλήρη ταχύτητα από το ανάχωμα. Σε όλους τους αθλητές ρίχνονται οδηγίες να συνεχίσουν την οπίσθια οπίσθια κάψουλα. Μια σφιχτή οπίσθια κάψουλα εκκινεί πιθανώς τον παθολογικό καταρράκτη σε αλλοίωση SLAP και η επανάληψη της στεγανότητας αναμένεται να θέσει την επισκευή σε κίνδυνο σε έναν αθλητή.